!["ลิ่มเลือดอุดตัน" รักษาอย่างไร? [หาหมอ by Mahidol Channel]](https://i.ytimg.com/vi/XXuejswAaQk/hqdefault.jpg)
เนื้อหา
การบำบัดด้วยลิ่มเลือดคือการใช้ยาเพื่อสลายหรือละลายลิ่มเลือดซึ่งเป็นสาเหตุหลักของทั้งหัวใจวายและโรคหลอดเลือดสมอง
ข้อมูล
ยา Thrombolytic ได้รับการอนุมัติสำหรับการรักษาโรคหลอดเลือดสมองและหัวใจวายในกรณีฉุกเฉิน ยาที่ใช้กันมากที่สุดสำหรับการรักษาด้วยลิ่มเลือดคือการกระตุ้นเนื้อเยื่อ plasminogen (tPA) แต่ยาอื่น ๆ สามารถทำสิ่งเดียวกัน
เป็นการดีที่คุณควรได้รับยา thrombolytic ภายใน 30 นาทีแรกหลังจากมาถึงโรงพยาบาลเพื่อรับการรักษา
หัวใจวาย
ลิ่มเลือดสามารถป้องกันหลอดเลือดแดงไปยังหัวใจ สิ่งนี้สามารถทำให้เกิดอาการหัวใจวายได้เมื่อกล้ามเนื้อหัวใจส่วนหนึ่งตายเนื่องจากขาดออกซิเจนในเลือด
การทำงานของ thrombolytics โดยการละลายลิ่มเลือดก้อนใหญ่อย่างรวดเร็ว ซึ่งจะช่วยรีสตาร์ทกระแสเลือดไปยังหัวใจและช่วยป้องกันความเสียหายต่อกล้ามเนื้อหัวใจ ภาวะเกล็ดเลือดต่ำสามารถหยุดหัวใจวายที่อาจมีขนาดใหญ่ขึ้นหรืออาจถึงตายได้ ผลลัพธ์จะดีกว่าหากคุณได้รับยา thrombolytic ภายใน 12 ชั่วโมงหลังจากหัวใจวายเริ่ม แต่การรักษาเริ่มเร็วขึ้นผลลัพธ์ก็จะดีขึ้น
ยาเสพติดคืนค่าการไหลเวียนของเลือดไปยังหัวใจในคนส่วนใหญ่ อย่างไรก็ตามการไหลเวียนของเลือดอาจไม่ปกติอย่างสมบูรณ์และอาจมีกล้ามเนื้อเสียหายเล็กน้อย การรักษาเพิ่มเติมเช่นการสวนหัวใจด้วย angioplasty และการใส่ขดลวดอาจมีความจำเป็น
ผู้ให้บริการด้านการดูแลสุขภาพของคุณจะทำการตัดสินใจเกี่ยวกับการให้ยา thrombolytic สำหรับโรคหัวใจในหลาย ๆ ปัจจัย ปัจจัยเหล่านี้รวมถึงประวัติของอาการเจ็บหน้าอกและผลการทดสอบคลื่นไฟฟ้าหัวใจ
ปัจจัยอื่น ๆ ที่ใช้ในการพิจารณาว่าคุณเป็นผู้สมัครที่ดีสำหรับ thrombolytics หรือไม่:
- อายุ (ผู้สูงอายุมีความเสี่ยงเพิ่มขึ้นจากภาวะแทรกซ้อน)
- เพศ
- ประวัติทางการแพทย์ (รวมถึงประวัติของคุณจากโรคหัวใจวาย, เบาหวาน, ความดันโลหิตต่ำหรืออัตราการเต้นของหัวใจที่เพิ่มขึ้น)
โดยทั่วไป thrombolytics อาจไม่ได้รับถ้าคุณมี:
- อาการบาดเจ็บที่ศีรษะเมื่อเร็ว ๆ นี้
- ปัญหาเลือดออก
- แผลเลือดออก
- การตั้งครรภ์
- การผ่าตัดล่าสุด
- รับประทานยาทำให้เลือดบางชนิดเช่น Coumadin
- การบาดเจ็บ
- ความดันโลหิตสูงที่ไม่สามารถควบคุมได้ (รุนแรง)
จังหวะ
จังหวะส่วนใหญ่เกิดขึ้นเมื่อลิ่มเลือดเคลื่อนไปยังหลอดเลือดในสมองและป้องกันการไหลเวียนของเลือดไปยังบริเวณนั้น สำหรับโรคหลอดเลือดสมอง (ischemic strokes) นั้นสามารถใช้ thrombolytics เพื่อละลายลิ่มเลือดได้อย่างรวดเร็ว การให้ thrombolytics ภายใน 3 ชั่วโมงจากอาการโรคหลอดเลือดสมองครั้งแรกสามารถช่วยจำกัดความเสียหายและพิการของโรคหลอดเลือดสมอง
การตัดสินใจให้ยาขึ้นอยู่กับ:
- การสแกน CT สมองเพื่อให้แน่ใจว่าไม่มีเลือดออก
- การทดสอบทางกายภาพที่แสดงจังหวะที่สำคัญ
- ประวัติทางการแพทย์ของคุณ
เช่นเดียวกับอาการหัวใจวายยาละลายลิ่มเลือดมักจะไม่ได้รับถ้าคุณมีปัญหาทางการแพทย์อื่น ๆ ที่ระบุไว้ข้างต้น
thrombolytics ไม่ได้ถูกมอบให้กับคนที่มีอาการหลอดเลือดสมองที่เกี่ยวข้องกับการมีเลือดออกในสมอง พวกเขาอาจทำให้อาการเลือดออกแย่ลงโดยทำให้มีเลือดออกเพิ่มขึ้น
ความเสี่ยง
การตกเลือดเป็นความเสี่ยงที่พบได้บ่อยที่สุด มันอาจเป็นอันตรายถึงชีวิตได้
เลือดออกเล็กน้อยจากเหงือกหรือจมูกสามารถเกิดขึ้นได้ประมาณ 25% ของผู้ที่ได้รับยา เลือดออกในสมองเกิดขึ้นประมาณ 1% ของเวลา ความเสี่ยงนี้จะเหมือนกันสำหรับผู้ป่วยโรคหลอดเลือดสมองและหัวใจวาย
หากการเกิดลิ่มเลือดนั้นรู้สึกว่าอันตรายเกินไปการรักษาลิ่มเลือดที่เป็นไปได้อื่น ๆ ที่ก่อให้เกิดโรคหลอดเลือดสมองหรือหัวใจวาย ได้แก่ :
- การกำจัดของก้อน (thrombectomy)
- ขั้นตอนในการเปิดหลอดเลือดที่แคบลงหรืออุดตันซึ่งจ่ายเลือดไปยังหัวใจหรือสมอง
ติดต่อผู้ให้บริการดูแลสุขภาพหรือโทร 911
หัวใจวายและโรคหลอดเลือดสมองเป็นเหตุฉุกเฉินทางการแพทย์ การรักษาด้วย thrombolytics ที่เร็วขึ้นก็จะยิ่งมีโอกาสมากขึ้นสำหรับผลลัพธ์ที่ดี
ทางเลือกชื่อ
สารกระตุ้นเนื้อเยื่อ plasminogen; TPA; alteplase; Reteplase; Tenecteplase; เปิดใช้งานตัวแทน thrombolytic ตัวแทนละลายลิ่มเลือด การรักษาด้วย Reperfusion โรคหลอดเลือดสมอง - thrombolytic; หัวใจวาย - thrombolytic; เส้นเลือดอุดตันเฉียบพลัน - thrombolytic; การเกิดลิ่มเลือด - การเกิดลิ่มเลือด; Lanoteplase; staphylokinase; Streptokinase (SK); urokinase; การรักษาด้วยโรคหลอดเลือดสมอง - thrombolytic; หัวใจวาย - การรักษาด้วยลิ่มเลือด; โรคหลอดเลือดสมอง - การเกิดลิ่มเลือด; หัวใจวาย - การเกิดลิ่มเลือด; กล้ามเนื้อหัวใจตาย - การอุดตัน
ภาพ

ลากเส้น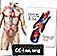
การแข็งตัวของเลือดที่เกิดขึ้นในหลอดเลือด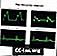
โพสต์กล้ามเนื้อหัวใจคลื่นอีโคคา tracings
อ้างอิง
แอนเดอร์สัน JL ระดับสูงส่วนกล้ามเนื้อหัวใจตายเฉียบพลันและภาวะแทรกซ้อนของกล้ามเนื้อหัวใจตาย ใน: Goldman L, Schafer AI, eds แพทยศาสตร์ Goldman-Cecil. วันที่ 25 Philadelphia, PA: Elsevier Saunders; 2559: ตอนที่ 73
Bohula EA, Morrow DA กล้ามเนื้อหัวใจตายที่ยกระดับ ST: การจัดการ ใน: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds โรคหัวใจของ Braunwald: ตำราการแพทย์โรคหัวใจและหลอดเลือด. 11th ฟิลาเดลเฟีย: เอลส์เวียร์; 2019: บทที่ 59
Goldstein LB โรคหลอดเลือดสมองขาดเลือด ใน: Goldman L, Schafer AI, eds แพทยศาสตร์ Goldman-Cecil. วันที่ 25 Philadelphia, PA: Elsevier Saunders; 2559: chap 407
O'Gara PT, Kushner FG, Ascheim DD, และคณะ 2013 แนวทาง ACCF / AHA สำหรับการจัดการกล้ามเนื้อหัวใจตาย ST-elevation: รายงานของ American College of Cardiology Foundation / American Heart Association Task Force on แนวทางปฏิบัติ การไหลเวียน. 2013; 127 (4): 529-555 PMID: 23247303 www.ncbi.nlm.nih.gov/pubmed/23247303
วันที่ทบทวน 5/16/2018
อัปเดตโดย: Michael A. Chen, MD, PhD, รองศาสตราจารย์แพทยศาสตร์, แผนกโรคหัวใจ, ศูนย์การแพทย์ Harborview, โรงเรียนแพทย์มหาวิทยาลัยวอชิงตัน, ซีแอตเทิล ตรวจสอบโดย David Zieve, MD, MHA, ผู้อำนวยการด้านการแพทย์, Brenda Conaway, ผู้อำนวยการกองบรรณาธิการและ A.D.A.M. ทีมบรรณาธิการ