เนื้อหา
- ประเภทของมะเร็งกระเพาะปัสสาวะที่ไม่แพร่กระจายในกล้ามเนื้อ
- อาการ NMIBC
- สาเหตุ
- การวินิจฉัย
- การรักษา
- คำจาก Verywell
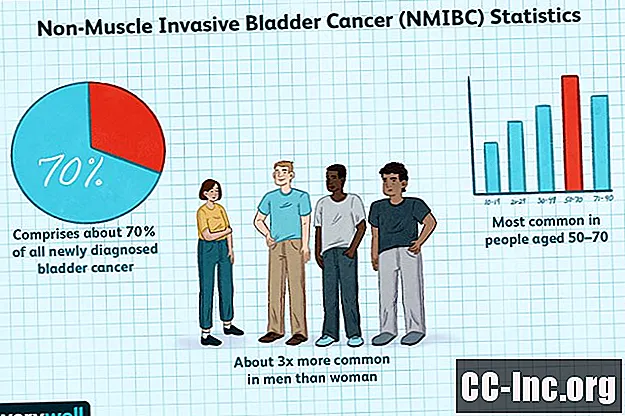
มะเร็งกระเพาะปัสสาวะเป็นกลุ่มเป็นมะเร็งชนิดที่พบบ่อยที่สุดเกี่ยวกับระบบทางเดินปัสสาวะ ในผู้ที่เพิ่งได้รับการวินิจฉัยว่าเป็นมะเร็งกระเพาะปัสสาวะประมาณ 70% มี NMIBC มะเร็งกระเพาะปัสสาวะพบได้บ่อยในผู้ชายมากกว่าผู้หญิงประมาณสามเท่า พบบ่อยที่สุดในผู้ที่มีอายุ 50-70 ปี
ประเภทของมะเร็งกระเพาะปัสสาวะที่ไม่แพร่กระจายในกล้ามเนื้อ
NMIBC สามารถแบ่งออกเป็นชนิดย่อยของมะเร็งที่มีขนาดเล็กลง ข้อมูลเหล่านี้ให้ข้อมูลเพิ่มเติมเกี่ยวกับข้อมูลเฉพาะของ NMIBC ของคุณ
ระยะมะเร็ง
ขั้นตอนต่างๆของ NMIBC ให้รายละเอียดเกี่ยวกับลักษณะขนาดและความเป็นไปได้ที่มะเร็งจะแพร่กระจายและตอบสนองต่อการรักษาบางอย่าง
มะเร็งของคุณอาจถูกจัดอยู่ในระยะ Ta (papillary) หากมีการคาดการณ์คล้ายนิ้วและเกี่ยวข้องกับชั้นกระเพาะปัสสาวะด้านในที่พบถัดจากปัสสาวะเท่านั้น นี่คือประเภทย่อยที่พบบ่อยที่สุด หากมะเร็งเข้าไปในชั้นที่อยู่ด้านล่างมักจัดเป็น T1 ประเภทที่สามคือ“ มะเร็งในแหล่งกำเนิด” เซลล์มีลักษณะผิดปกติมากขึ้นและมีลักษณะเป็นสีแดงและแบน แต่ไม่ได้บุกรุกเข้าไปลึกกว่านี้
ตามคำจำกัดความคนที่เป็น NMIBC จะไม่เป็นมะเร็งระยะที่สูงขึ้นเนื่องจากมะเร็งไม่ได้แพร่กระจายไปยังเนื้อเยื่อใกล้เคียงหรือต่อมน้ำเหลือง
ระดับมะเร็ง
คุณอาจได้รับข้อมูลเกี่ยวกับ“ ระดับคะแนน” ของมะเร็ง เกรดจะให้ข้อมูลเกี่ยวกับความปกติของเซลล์ที่ปรากฏภายใต้กล้องจุลทรรศน์ เซลล์ที่ดูไม่เป็นระเบียบและผิดปกติมีแนวโน้มที่จะก่อให้เกิดปัญหา เกรดที่สูงขึ้นจะมอบให้กับเซลล์ที่มีลักษณะผิดปกติมากกว่า
องค์การอนามัยโลกจำแนกเกรด NMIBC เกรดต่ำและเกรดสูง NMIBC คุณภาพสูงมีแนวโน้มที่จะกลับมาอีกหลังจากการรักษาหรือบุกรุกเนื้อเยื่อโดยรอบเมื่อเทียบกับ NMIBC เกรดต่ำ
คุณอาจเรียนรู้ถึงลักษณะเฉพาะอื่น ๆ ของรอยโรค MNIBC ของคุณที่เกี่ยวข้องกับเกรดของคุณเช่นกัน ตัวอย่างเช่นหากคุณมีระดับของ MNIBC urothelial papilloma รอยโรคจะไม่เป็นอันตรายและไม่น่าจะทำให้เกิดปัญหา ในทางตรงกันข้ามหากเกรดของคุณเป็น "มะเร็งท่อปัสสาวะ papillary คุณภาพสูง" นั่นคือ NMIBC ชนิดที่ร้ายแรงกว่า
การจัดกลุ่มความเสี่ยง
บางคนยังกำหนดลักษณะของ NMIBC ให้เป็นหมวดหมู่ที่มีความเสี่ยงต่ำความเสี่ยงระดับกลางและความเสี่ยงสูงโดยพิจารณาจากเกรดระยะและปัจจัยอื่น ๆ ผู้ที่อยู่ในกลุ่มที่มีความเสี่ยงสูงสุดจะมีความเสี่ยงสูงสุดในการเกิดมะเร็งซ้ำการลุกลาม และความตาย โดยทั่วไปผู้ที่ได้รับการวินิจฉัยว่าเป็น NMIBC มีความเสี่ยงต่อการเสียชีวิตและผลลัพธ์ที่ไม่ดีน้อยกว่าเมื่อเทียบกับผู้ที่ได้รับการวินิจฉัยว่าเป็นโรค MIBC
อาการ NMIBC
อาการเริ่มต้นที่พบบ่อยที่สุดของ NMIBC คือการมีเลือดปนในปัสสาวะของคุณ สิ่งนี้ไม่เจ็บปวดและอาจไม่มีเลือดอยู่ตลอดเวลา ประมาณ 85% ของผู้ที่เป็นมะเร็งกระเพาะปัสสาวะจะมีอาการนี้บางคนอาจมีเลือดปนในปัสสาวะเล็กน้อยซึ่งมองไม่เห็นด้วยตาเปล่า
อาการอื่น ๆ ที่อาจเกิดขึ้น ได้แก่ :
- รู้สึกอยากปัสสาวะอย่างแรงแม้ว่ากระเพาะปัสสาวะจะยังไม่เต็มก็ตาม
- จำเป็นต้องปัสสาวะบ่อยขึ้น
- ปวดปัสสาวะ
- รู้สึกเหมือนว่าคุณไม่สามารถขับปัสสาวะออกจากกระเพาะปัสสาวะได้ทั้งหมด
- กระแสปัสสาวะอ่อนหรือไม่ต่อเนื่อง
อย่างไรก็ตามสิ่งสำคัญคือต้องทราบว่าบางคนที่มี NMIBC จะไม่สังเกตเห็นอาการใด ๆ เลย นอกจากนี้อาการเหล่านี้สามารถพบได้ในเงื่อนไขทางการแพทย์อื่น ๆ ที่ไม่เกี่ยวข้องกับมะเร็งกระเพาะปัสสาวะดังนั้นสิ่งสำคัญคืออย่าข้ามไปที่ข้อสรุป
สาเหตุ
สาเหตุของมะเร็งมีความซับซ้อนและรวมถึง NMIBC NMIBC พัฒนาขึ้นเนื่องจากการกลายพันธุ์ทางพันธุกรรมที่เฉพาะเจาะจงหลายอย่างที่อาจเกิดขึ้นในเซลล์ในบริเวณนี้ของร่างกาย การกลายพันธุ์ที่ได้รับเหล่านี้ไม่ได้เกิดขึ้นตั้งแต่แรกเกิด แต่มาในรูปแบบของ "ความนิยมทางพันธุกรรม" เมื่อส่วนใดส่วนหนึ่งของดีเอ็นเอได้รับความเสียหาย เมื่อยีนที่เฉพาะเจาะจงเกิดความเสียหายพวกเขาอาจไม่สามารถควบคุมการแบ่งตัวการจำลองแบบและการทำงานอื่น ๆ ของเซลล์ได้ตามปกติเมื่อพวกมันได้รับการเปลี่ยนแปลงทางพันธุกรรมมากขึ้นเซลล์เหล่านี้จะเริ่มทำงานผิดปกติมากขึ้นเรื่อย ๆ และอาจ เริ่มบุกรุกเนื้อเยื่อข้างเคียง
สภาวะแวดล้อมบางอย่างเพิ่มโอกาสที่คนเราจะได้รับความเสียหายทางพันธุกรรมซึ่งจะนำไปสู่การเป็นมะเร็งในที่สุด สิ่งเหล่านี้เรียกว่าสารก่อมะเร็ง ตัวอย่างเช่นเราทราบดีว่าการสูบบุหรี่มีความเสี่ยงต่อการเป็นมะเร็งกระเพาะปัสสาวะเพิ่มขึ้นสามเท่า ความเสี่ยงนี้จะลดลงหลังจากที่คน ๆ หนึ่งเลิกสูบบุหรี่ แต่ก็ไม่กลับมาเป็นปกติเป็นเวลาหลายปีนอกจากนี้ผู้คนยังมีความเสี่ยงสูงที่จะเกิดมะเร็งซ้ำหากยังคงสูบบุหรี่ต่อไปหลังจากการรักษาครั้งแรก
คนที่ทำงานในอุตสาหกรรมบางประเภทมีความเสี่ยงสูงที่จะเป็นโรค NMIBC หรือมะเร็งกระเพาะปัสสาวะ การสัมผัสกับสารดังกล่าวเช่นสีย้อมอะนิลีนและสารประกอบเบนซิดีนสามารถเพิ่มความเสี่ยงได้ ซึ่งจะเพิ่มความเสี่ยงให้กับผู้ที่ทำงานในสาขาต่างๆเช่นการพิมพ์การแปรรูปเหล็กและอลูมิเนียมและการผลิตก๊าซและน้ำมันดิน
การระคายเคืองต่อกระเพาะปัสสาวะเรื้อรังยังเพิ่มความเสี่ยงอีกด้วย ตัวอย่างเช่นอาจใช้กับผู้ที่มีสายสวนปัสสาวะเป็นเวลานานการติดเชื้อทางเดินปัสสาวะซ้ำ ๆ หรือนิ่วในกระเพาะปัสสาวะหรือกับผู้ที่เคยได้รับเคมีบำบัดมาก่อน อย่างไรก็ตามบางคนได้รับ NMIBC แม้ว่าพวกเขาจะไม่มีปัจจัยเสี่ยงที่เป็นที่รู้จักสำหรับโรคและหลายคนที่มีปัจจัยเสี่ยงเหล่านี้ไม่เคยเป็นโรค
ผู้ที่มีคนในครอบครัวเป็นมะเร็งกระเพาะปัสสาวะก็มีความเสี่ยงสูงเช่นกัน อาจเป็นเพราะความแปรปรวนของยีนบางตัวที่เพิ่มความเสี่ยงเล็กน้อย นอกจากนี้ยังอาจเกิดจากการสัมผัสกับสิ่งแวดล้อมร่วมกัน (เช่นการสูบบุหรี่)
ไม่ค่อยมี NMIBC เกิดขึ้นเนื่องจากการสืบทอดกลุ่มอาการทางพันธุกรรมที่ทำให้มีความเสี่ยงเพิ่มขึ้นในการเป็นมะเร็ง ตัวอย่างเช่นผู้ที่เป็นโรคลินช์จะมีความเสี่ยงเพิ่มขึ้นอย่างมากในการเป็นมะเร็งบางชนิดรวมถึง NMIBC
การวินิจฉัย
ประวัติทางการแพทย์มาตรฐานและการตรวจทางคลินิกเป็นจุดเริ่มต้นในการวินิจฉัย ซึ่งมักรวมถึงการตรวจทางทวารหนักและต่อมลูกหมากสำหรับผู้ชายและการตรวจทางทวารหนักทางช่องคลอดสำหรับผู้หญิง
คุณอาจต้องทำการวิเคราะห์ตัวอย่างปัสสาวะด้วย วิธีนี้สามารถช่วยขจัดสาเหตุอื่น ๆ ที่เป็นไปได้ของอาการของคุณและให้เบาะแสเกี่ยวกับมะเร็งกระเพาะปัสสาวะที่เป็นไปได้ การดูเซลล์เหล่านี้ด้วยกล้องจุลทรรศน์สามารถให้ข้อมูลเพิ่มเติมเกี่ยวกับลักษณะของโรคของคุณได้ ปัสสาวะของคุณอาจได้รับการวิเคราะห์เพื่อหาตัวบ่งชี้โปรตีนบางชนิดที่มักพบในผู้ที่เป็นมะเร็งกระเพาะปัสสาวะ
บางครั้งอัลตราซาวนด์ของไตและกระเพาะปัสสาวะอาจเป็นขั้นตอนต่อไปที่เป็นประโยชน์หากคุณสังเกตเห็นว่าคุณมีเลือดปนในปัสสาวะ
หากแพทย์ของคุณกังวลเกี่ยวกับมะเร็งกระเพาะปัสสาวะจากเบาะแสเหล่านี้คุณจะต้องได้รับการประเมินทางกล้อง น่าเสียดายที่นี่เป็นขั้นตอนที่ค่อนข้างอึดอัด ในระหว่างการส่องกล้องแพทย์ของคุณจะสอดท่อกลวงยาวเข้าไปในท่อปัสสาวะและเข้าไปในกระเพาะปัสสาวะ โดยทั่วไปสามารถทำได้ที่สำนักงานแพทย์ของคุณ ในระหว่างการส่องกล้องตรวจแพทย์ของคุณสามารถตรวจดูกระเพาะปัสสาวะของคุณและนำตัวอย่างเนื้อเยื่อขนาดเล็กที่สามารถวิเคราะห์เพิ่มเติมในห้องปฏิบัติการได้ จากการวิเคราะห์เหล่านี้คุณสามารถเรียนรู้ได้ว่าคุณมี NMIBC หรือไม่และคุณอาจมีประเภทย่อยใดบ้าง
ในบางกรณีจำเป็นต้องมีการถ่ายภาพเพิ่มเติมเพื่อรับข้อมูลเพิ่มเติมเกี่ยวกับขอบเขตของมะเร็งของคุณ ซึ่งอาจรวมถึงการตรวจเอกซเรย์คอมพิวเตอร์ urogram ทางหลอดเลือดดำหรือการถ่ายภาพด้วยคลื่นสนามแม่เหล็กในอุ้งเชิงกรานและช่องท้อง (MRI)
การรักษา
การรักษามาตรฐานในปัจจุบันสำหรับคนส่วนใหญ่ที่มี NMIBC คือการบำบัดที่เรียกว่า TURBT (การผ่าตัดเนื้องอกในกระเพาะปัสสาวะ) การรักษานี้จะกำจัดมะเร็งที่มองเห็นได้ทั้งหมดและสามารถให้ข้อมูลเพิ่มเติมว่ามะเร็งแพร่กระจายหรือไม่ ตัวอย่างยังสามารถวิเคราะห์เพิ่มเติมได้โดยให้ข้อมูลเพิ่มเติมเกี่ยวกับลักษณะเฉพาะของมะเร็งบางคนต้องการขั้นตอน TURBT เพิ่มเติมหลังจากขั้นตอนแรก ตัวอย่างเช่นอาจแนะนำสำหรับผู้ที่มีเนื้องอกระดับสูง
TURBT มักมาพร้อมกับการรักษาที่ได้รับผ่านการบำบัดทางหลอดเลือดดำ การรักษาทางหลอดเลือดดำหมายความว่ายาจะถูกใส่เข้าไปในสายสวนอ่อนที่นำไปสู่ภายในกระเพาะปัสสาวะโดยตรง ซึ่งจะช่วยให้การรักษาเข้าถึงบริเวณที่ได้รับผลกระทบโดยไม่ต้องกระทบกับเซลล์อื่น ๆ ในร่างกายของคุณ การรักษาทางหลอดเลือดดำอาจช่วยลดโอกาสที่มะเร็งจะกลับมา
Mitomycin C (MMC) เป็นทางเลือกหนึ่งที่เป็นไปได้สำหรับการรักษาทางหลอดเลือดดำ เป็นประเภทของเคมีบำบัดที่ใช้บ่อยที่สุดในบริบทนี้
สำหรับ NMIBC ระดับกลางและที่มีความเสี่ยงสูงแพทย์มักแนะนำให้ใช้ BCG (Bacillus Calmette-Guerin) ซึ่งเป็นภูมิคุ้มกันบำบัดชนิดหนึ่งที่ได้จากเชื้อโรคที่เกี่ยวข้องกับเชื้อที่ทำให้เกิดวัณโรค BCG ช่วยเปิดระบบภูมิคุ้มกันเพื่อให้เซลล์เหล่านี้โจมตีเซลล์มะเร็ง ขึ้นอยู่กับสถานการณ์คุณอาจได้รับการบำบัดทางหลอดเลือดดำเพียงครั้งเดียวหรืออาจได้รับการรักษาหลายครั้งในช่วงหลายเดือน
ผู้ที่เป็นโรค NMIBC จะต้องมีการตรวจ cystoscopy เพื่อให้แน่ใจว่ามะเร็งจะไม่กลับมาอีก น่าเสียดายที่ในหลาย ๆ คนที่มี NMIBC มะเร็งจะกลับมาหลังการรักษา มักจะกลับมาเป็นมะเร็งในระยะเดิมประมาณหกเดือนถึงหนึ่งปีต่อมา เมื่อถึงจุดนั้นคุณอาจต้องได้รับการบำบัดเพิ่มเติมเพื่อให้โรคอยู่ภายใต้การควบคุมโดยอาจใช้วิธีการรักษาทางหลอดเลือดดำหรือการฉายรังสีประเภทอื่น
หากการติดตามผลเหล่านี้ไม่ได้ผลในที่สุดคุณอาจต้องผ่าตัดเอากระเพาะปัสสาวะออก (cystectomy) โดยปกติแล้วการผ่าตัดซีสเทคจะจำเป็นสำหรับผู้ที่เป็นมะเร็งที่ลุกลามไปที่ผนังกล้ามเนื้อหรือแพร่กระจายไปทั่วร่างกายในวงกว้าง ในที่สุดประมาณ 10% ถึง 15% ของผู้ที่มี NMIBC จะเกิดมะเร็งชนิดนี้โดยทั่วไปแล้วบุคคลเหล่านี้ต้องได้รับการรักษาอื่น ๆ เช่นเคมีบำบัดเพิ่มเติมและภูมิคุ้มกันบำบัด
ในผู้ชายการผ่าตัดถุงน้ำดีมักเกี่ยวข้องกับการเอากระเพาะปัสสาวะออกทั้งหมดรวมทั้งถุงต่อมลูกหมากและถุงน้ำเชื้อ ในผู้หญิงมักต้องเอากระเพาะปัสสาวะมดลูกรังไข่และส่วนหนึ่งของช่องคลอดออกในระหว่างขั้นตอนนี้ศัลยแพทย์จะสร้างเส้นทางใหม่สำหรับปัสสาวะเพื่อออกจากร่างกายในกระบวนการที่เรียกว่าการผันปัสสาวะ ขึ้นอยู่กับประเภทของการผ่าตัดคุณอาจปัสสาวะได้ค่อนข้างปกติในภายหลัง ในกรณีอื่นคุณอาจต้องใช้สายสวนเพื่อระบายปัสสาวะด้วยตัวเองหรือมีถุงนอกร่างกายที่เก็บปัสสาวะของคุณ
บางคนที่มี NMIBC ตอบสนองต่อการรักษาได้ดีมากและไม่มีอาการติดตาม อย่างไรก็ตามแม้จะมีวิธีการรักษาที่ดีที่สุด แต่บางคนก็เสียชีวิตด้วยโรคนี้ นักวิจัยกำลังสำรวจรูปแบบการรักษาที่หลากหลายเพื่อช่วยให้ผู้คนจำนวนมากขึ้นฟื้นตัวจาก NMIBC และใช้ชีวิตที่มีคุณภาพสูง
คำจาก Verywell
การวินิจฉัย NMIBC สามารถทำให้โลกของคุณพลิกคว่ำได้ เป็นเรื่องน่ากลัวที่จะรู้ว่าคุณมีความเจ็บป่วยที่เปลี่ยนแปลงชีวิตและอาจถึงแก่ชีวิต การเรียนรู้เกี่ยวกับตัวเลือกการรักษาที่เป็นไปได้อาจทำให้ท้อใจได้เช่นกัน แต่หลายคนทำได้ค่อนข้างดีกับการรักษา ง่ายกว่าที่เคยในการสร้างเครือข่ายกับบุคคลอื่นด้วย NMIBC เพื่อเรียนรู้จากประสบการณ์ของพวกเขา คุณจะต้องติดต่อผู้อื่นเพื่อรับการสนับสนุนที่คุณต้องการ อย่าลังเลที่จะใช้เวลาในการพูดคุยเกี่ยวกับคำถามทั้งหมดของคุณกับผู้ให้บริการทางการแพทย์ของคุณ