
เนื้อหา
- สาเหตุ
- อาการ
- การสอบและการทดสอบ
- การรักษา
- กลุ่มสนับสนุน
- Outlook (การพยากรณ์โรค)
- เมื่อใดควรติดต่อแพทย์ผู้เชี่ยวชาญ
- การป้องกัน
- ทางเลือกชื่อ
- คำแนะนำผู้ป่วย
- ภาพ
- อ้างอิง
- วันที่ตรวจสอบ 11/10/2016
มะเร็งรังไข่เป็นมะเร็งที่เกิดขึ้นในรังไข่ รังไข่เป็นอวัยวะสืบพันธุ์เพศหญิงที่ผลิตไข่
สาเหตุ
มะเร็งรังไข่เป็นมะเร็งที่พบมากที่สุดเป็นอันดับห้าของผู้หญิง มันทำให้เกิดการเสียชีวิตมากกว่าโรคมะเร็งอวัยวะสืบพันธุ์เพศหญิงชนิดอื่น
ไม่ทราบสาเหตุของมะเร็งรังไข่
ความเสี่ยงในการเกิดมะเร็งรังไข่มีดังนี้:
- เด็กผู้หญิงน้อยลงและในอนาคตเธอให้กำเนิดสูงกว่าความเสี่ยงของการเกิดมะเร็งรังไข่
- ผู้หญิงที่เคยเป็นมะเร็งเต้านมหรือมีประวัติครอบครัวเป็นมะเร็งเต้านมหรือมะเร็งรังไข่มีความเสี่ยงเพิ่มขึ้นในการเป็นมะเร็งรังไข่ (เนื่องจากข้อบกพร่องในยีน BRCA1 หรือ BRCA2)
- ผู้หญิงที่รับฮอร์โมนทดแทนเอสโตรเจนเท่านั้น (ไม่ใช่โปรเจสเตอโรน) เป็นเวลา 5 ปีขึ้นไปอาจมีความเสี่ยงสูงต่อการเป็นมะเร็งรังไข่ แม้ว่ายาคุมกำเนิดจะช่วยลดความเสี่ยงของมะเร็งรังไข่
- ยารักษาภาวะเจริญพันธุ์อาจไม่เพิ่มความเสี่ยงของมะเร็งรังไข่
- ผู้หญิงที่มีอายุมากกว่ามีความเสี่ยงสูงสุดในการเกิดมะเร็งรังไข่ ผู้เสียชีวิตจากมะเร็งรังไข่ส่วนใหญ่เกิดขึ้นในผู้หญิงอายุ 55 ปีขึ้นไป
อาการ
อาการมะเร็งรังไข่มักจะคลุมเครือ ผู้หญิงและแพทย์มักตำหนิว่ามีอาการผิดปกติ เมื่อถึงเวลาที่มะเร็งได้รับการวินิจฉัยเนื้องอกมักแพร่กระจายเกินกว่ารังไข่
พบแพทย์ของคุณหากคุณมีอาการดังต่อไปนี้ทุกวันเป็นเวลามากกว่าสองสามสัปดาห์:
- บริเวณท้องบวมหรือบวม
- การรับประทานอาหารลำบากหรือรู้สึกอิ่มเร็ว (ต้นเต็มอิ่ม)
- ปวดท้องอุ้งเชิงกรานหรือส่วนล่าง พื้นที่อาจรู้สึก "หนัก" (อุ้งเชิงกราน)
อาการอื่น ๆ อาจเกิดจากมะเร็งรังไข่ได้เช่นกัน แต่อาการเหล่านี้พบได้บ่อยในผู้หญิงที่ไม่มีมะเร็ง:
- รอบประจำเดือนผิดปกติ
- อาการทางเดินอาหารเช่นไม่อยากอาหารอาหารไม่ย่อยคลื่นไส้และอาเจียนท้องผูกและก๊าซที่เพิ่มขึ้น
- อาการปวดหลังด้วยสาเหตุที่ไม่ทราบสาเหตุที่เลวร้ายลงเมื่อเวลาผ่านไป
- ภาวะตกเลือดทางช่องคลอดที่เกิดขึ้นระหว่างประจำเดือน
- การเพิ่มหรือลดน้ำหนัก
อาการอื่น ๆ ที่อาจเกิดขึ้น:
- การเจริญเติบโตของเส้นผมมากเกินไปที่หยาบและมืด
- ทันใดนั้นก็กระตุ้นให้ปัสสาวะ
- ต้องการถ่ายปัสสาวะบ่อยกว่าปกติ (เพิ่มความถี่ในการปัสสาวะหรือเร่งด่วน)
การสอบและการทดสอบ
การตรวจร่างกายมักเป็นเรื่องปกติ ด้วยโรคมะเร็งรังไข่ขั้นสูงแพทย์อาจพบว่าช่องท้องบวมบ่อยเนื่องจากการสะสมของของเหลว (น้ำในช่องท้อง)
การตรวจสอบเกี่ยวกับกระดูกเชิงกรานอาจเปิดเผยมวลรังไข่หรือช่องท้อง
การตรวจเลือด CA-125 ไม่ถือว่าเป็นการตรวจคัดกรองที่ดีสำหรับมะเร็งรังไข่ แต่อาจทำได้ถ้าผู้หญิงมี:
- อาการของโรคมะเร็งรังไข่
- ได้รับการวินิจฉัยว่าเป็นมะเร็งรังไข่แล้วเพื่อพิจารณาว่าการรักษาทำได้ดีเพียงใด
การทดสอบอื่น ๆ ที่อาจทำได้ ได้แก่ :
- ตรวจนับเม็ดเลือดและเคมีโลหิตให้สมบูรณ์
- ทดสอบการตั้งครรภ์ (เซรั่ม HCG)
- CT หรือ MRI ของกระดูกเชิงกรานหรือช่องท้อง
- อุลตร้าซาวด์ของกระดูกเชิงกราน
การผ่าตัดเช่นการส่องกล้องในอุ้งเชิงกรานหรือการส่องกล้องสำรวจมักทำเพื่อค้นหาสาเหตุของอาการ การตรวจชิ้นเนื้อจะทำเพื่อช่วยในการวินิจฉัย
ไม่มีการทดสอบในห้องปฏิบัติการหรือการถ่ายภาพใด ๆ ที่แสดงว่าสามารถคัดกรองหรือวินิจฉัยโรคมะเร็งรังไข่ได้สำเร็จในระยะแรกจึงไม่แนะนำให้ทำการทดสอบแบบคัดกรองมาตรฐานในขณะนี้
การรักษา
การผ่าตัดใช้ในการรักษามะเร็งรังไข่ทุกระยะ สำหรับระยะแรกการผ่าตัดอาจเป็นการรักษาเพียงอย่างเดียว การผ่าตัดอาจเกี่ยวข้องกับการลบทั้งรังไข่และท่อนำไข่มดลูกหรือโครงสร้างอื่น ๆ ในท้องหรือกระดูกเชิงกราน
เคมีบำบัดใช้หลังการผ่าตัดเพื่อรักษาโรคมะเร็งใด ๆ ที่ยังคงอยู่ เคมีบำบัดยังสามารถใช้ได้หากมะเร็งกลับมา (อาการกำเริบ) เคมีบำบัดสามารถให้ทางหลอดเลือดดำ (ผ่าน IV) หรือสามารถฉีดเข้าไปในช่องท้องได้โดยตรง (intraperitoneal หรือ IP)
การรักษาด้วยรังสีมักไม่ค่อยถูกใช้เพื่อรักษาโรคมะเร็งรังไข่ในสหรัฐอเมริกา
หลังการผ่าตัดและเคมีบำบัดทำตามคำแนะนำเกี่ยวกับความถี่ที่คุณควรพบแพทย์ของคุณและการทดสอบที่คุณควรมี
กลุ่มสนับสนุน
คุณสามารถลดความเครียดของการเจ็บป่วยโดยการเข้าร่วมกลุ่มสนับสนุนโรคมะเร็ง การแบ่งปันกับผู้อื่นที่มีประสบการณ์และปัญหาร่วมกันสามารถช่วยให้คุณไม่รู้สึกโดดเดี่ยว
Outlook (การพยากรณ์โรค)
มะเร็งรังไข่ไม่ค่อยได้รับการวินิจฉัยในระยะแรก มักจะค่อนข้างสูงโดยการวินิจฉัยเวลาทำ:
- ผู้หญิงสามในสี่ที่เป็นมะเร็งรังไข่รอดชีวิตได้ 1 ปีหลังการวินิจฉัย
- เกือบครึ่งหนึ่งของผู้หญิงมีชีวิตอยู่นานกว่า 5 ปีหลังจากการวินิจฉัย
- หากทำการวินิจฉัยในช่วงต้นของโรคและได้รับการรักษาก่อนมะเร็งแพร่กระจายนอกรังไข่อัตราการรอดชีวิต 5 ปีนั้นสูง
เมื่อใดควรติดต่อแพทย์ผู้เชี่ยวชาญ
ติดต่อผู้ให้บริการดูแลสุขภาพของคุณหากคุณเป็นผู้หญิงอายุ 40 ปีขึ้นไปที่ยังไม่เคยมีการสอบเชิงกราน การตรวจกระดูกเชิงกรานเป็นประจำจะแนะนำสำหรับผู้หญิงทุกคนที่มีอายุ 20 ปีขึ้นไป
โทรนัดกับผู้ให้บริการของคุณหากคุณมีอาการของโรคมะเร็งรังไข่
การป้องกัน
ไม่มีคำแนะนำมาตรฐานสำหรับการตรวจคัดกรองมะเร็งรังไข่ อุลตร้าซาวด์อุ้งเชิงกรานหรือการตรวจเลือดเช่น CA-125 ไม่พบว่ามีประสิทธิภาพและไม่แนะนำ
อาจแนะนำให้ใช้การทดสอบทางพันธุกรรม BRCA1 หรือ BRCA2 สำหรับผู้หญิงที่มีความเสี่ยงสูงต่อการเกิดมะเร็งรังไข่ เหล่านี้เป็นผู้หญิงที่มีประวัติส่วนตัวหรือครอบครัวของเต้านมหรือมะเร็งรังไข่
การถอดรังไข่และท่อนำไข่ในสตรีที่มีการกลายพันธุ์ที่พิสูจน์แล้วในยีน BRCA1 หรือ BRCA2 อาจลดความเสี่ยงในการเกิดมะเร็งรังไข่ แต่มะเร็งรังไข่อาจยังคงพัฒนาในส่วนอื่น ๆ ของกระดูกเชิงกราน
ทางเลือกชื่อ
มะเร็ง - รังไข่
คำแนะนำผู้ป่วย
- รังสีทางช่องท้อง - คายประจุ
- เคมีบำบัด - สิ่งที่ต้องถามแพทย์ของคุณ
- รังสีอุ้งเชิงกราน - คายประจุ
ภาพ

กายวิภาคของระบบสืบพันธุ์เพศหญิง
น้ำในช่องท้องด้วยมะเร็งรังไข่, CT scan
มะเร็งทางช่องท้องและรังไข่, CT scan
อันตรายจากมะเร็งรังไข่
การเจริญเติบโตของรังไข่กังวล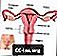
มดลูก
มะเร็งรังไข่
การแพร่กระจายของมะเร็งรังไข่
อ้างอิง
Coleman RL, Ramirez PT, Gershenson DM โรคเนื้องอกในรังไข่: การตรวจคัดกรองเยื่อบุผิวและเนื้องอกในเซลล์มะเร็งและเนื้องอกในเซลล์มะเร็งเนื้องอกในช่องปาก ใน: Lobo RA, Gershenson DM, Lentz GM, Valea FA, eds นรีเวชวิทยาที่ครอบคลุม. วันที่ 7 ฟิลาเดลเฟีย: เอลส์เวียร์; 2560: ตอนที่ 33
Morgan M, Boyd J, Drapking R, Seiden MV โรคมะเร็งที่เกิดขึ้นในรังไข่ ใน: Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds มะเร็งทางคลินิกของ Abeloff. วันที่ 5 ฟิลาเดลเฟีย: เอลส์เวียร์เชอร์ชิลล์ลิฟวิงสโตน; 2014: บทที่ 89
สถาบันมะเร็งแห่งชาติ BRCA1 และ BRCA2: ความเสี่ยงมะเร็งและการทดสอบทางพันธุกรรม เว็บไซต์ Cancer.gov อัปเดต 1 เมษายน 2558 www.cancer.gov/about-cancer/causes-prevention/genetics/brca-fact-sheet เข้าถึง 21 ธันวาคม 2559
วันที่ตรวจสอบ 11/10/2016
อัปเดตโดย: Todd Gersten, MD, โลหิตวิทยา / มะเร็งวิทยา, ผู้เชี่ยวชาญโรคมะเร็งและสถาบันวิจัยฟลอริดา, เวลลิงตัน, ฟลอริดา ตรวจสอบโดย VeriMed Healthcare Network ตรวจสอบโดย David Zieve, MD, MHA, ผู้อำนวยการด้านการแพทย์, Brenda Conaway, ผู้อำนวยการกองบรรณาธิการและ A.D.A.M. ทีมบรรณาธิการ