
เนื้อหา
มะเร็งปากมดลูกมักได้รับการวินิจฉัยด้วย Pap smear ซึ่งเป็นการตรวจคัดกรองตามปกติ ตามที่ American College of Obstetricians and Gynecologists ผู้หญิงอายุ 21 ถึง 29 ปีควรได้รับการตรวจ Pap test ทุก ๆ สามปีและผู้หญิงที่มีอายุระหว่าง 30 ถึง 65 ปีควรได้รับหนึ่งครั้งทุก ๆ ห้าปีนอกจากนี้ยังมีการทดสอบอื่น ๆ ที่สามารถระบุมะเร็งปากมดลูกได้อีกด้วย โดยเฉพาะอย่างยิ่งในขั้นตอนที่สูงขึ้น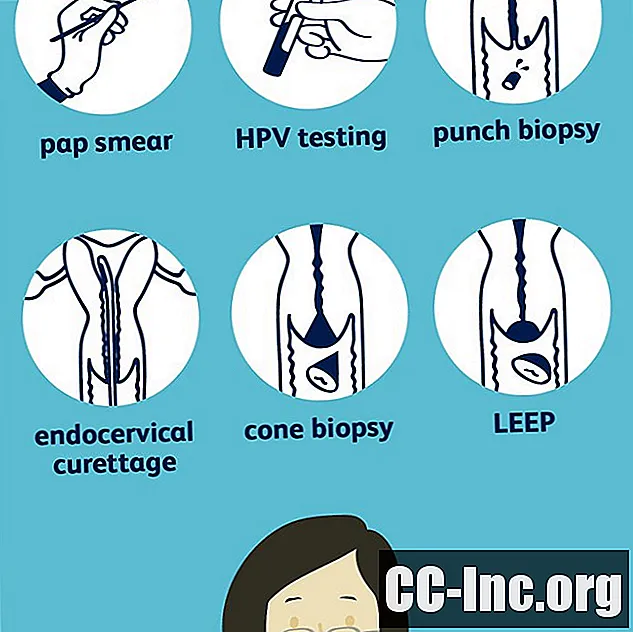
ตรวจสอบตัวเอง
อาการของมะเร็งปากมดลูกมักจะไม่ปรากฏจนกว่ามะเร็งจะดำเนินไปในระยะที่ก้าวหน้าพอสมควรและ HPV ซึ่งเป็นสาเหตุที่พบบ่อยที่สุดของมะเร็งปากมดลูกมักไม่ก่อให้เกิดอาการซึ่งเป็นสาเหตุที่สำคัญมากที่จะต้องตรวจ Pap smears ตามกำหนดเวลาอย่างสม่ำเสมอ
สิ่งที่ต้องระวัง:
อย่างไรก็ตามมีบางสิ่งที่คุณสามารถมองหาได้ การสังเกตสิ่งเหล่านี้จะไม่ทำให้คุณสามารถวินิจฉัยมะเร็งปากมดลูกได้ แต่เป็นเพียงสัญญาณที่คุณควรไปพบแพทย์:
- หูดที่อวัยวะเพศซึ่งอาจนูนขึ้นไม่เจ็บปวดและมีสีผิว
- ตกขาว
- เลือดออกผิดปกติในมดลูก
- เพิ่มความถี่ในการปัสสาวะ
- อาการปวดกระดูกเชิงกรานโดยเฉพาะในระหว่างมีเพศสัมพันธ์
ห้องปฏิบัติการและการทดสอบ
การเปลี่ยนแปลงที่ผิดปกติของปากมดลูกมักเกิดขึ้นในช่วงหลายปี เนื่องจากเซลล์ปากมดลูกต้องผ่านการเปลี่ยนแปลงหลายอย่างก่อนที่จะกลายเป็นเซลล์มะเร็งจึงสามารถตรวจหาหลักฐานของ HPV หรือการเปลี่ยนแปลงก่อนเป็นมะเร็งด้วยการตรวจวินิจฉัย
สองวิธีที่ง่ายที่สุด ได้แก่ :
Pap Smear
การตรวจ Pap smear มีบทบาทสำคัญในการวินิจฉัยมะเร็งปากมดลูกโดยผู้หญิงส่วนใหญ่พบว่าตนเองเป็นมะเร็งปากมดลูกหรือมะเร็งปากมดลูก เป็นการทดสอบง่ายๆที่สามารถเปิดเผยความผิดปกติของปากมดลูกได้นานก่อนที่จะลุกลามเป็นมะเร็ง
โดยปกติการตรวจ Pap smear จะทำในห้องตรวจระหว่างการตรวจทางนรีเวชตามปกติในระหว่างการตรวจ Pap smear แพทย์ของคุณจะเอาเนื้อเยื่อจำนวนเล็กน้อยออกจากปากมดลูก ทำได้โดยการเช็ดปากมดลูกเบา ๆ ด้วยแปรงขนาดเล็กที่มีลักษณะคล้ายมาสคาร่าหรือสำลีก้าน
ใช้เวลาเพียงไม่กี่วินาทีในการรวบรวมตัวอย่าง ผู้หญิงบางคนรู้สึกเป็นตะคริวเล็กน้อยคล้ายกับปวดประจำเดือนหลังจากนี้ แต่โดยปกติแล้วจะไม่มีอาการปวด
เซลล์ถูกตรวจด้วยกล้องจุลทรรศน์และเซลล์ที่ผิดปกติเรียกว่า dysplasia ของปากมดลูก
dysplasia ของปากมดลูกแบ่งได้ดังนี้:
- ASCUS(เซลล์ผิดปกติที่มีนัยสำคัญไม่แน่นอน) อธิบายถึงการเปลี่ยนแปลงใด ๆ ที่ผิดปกติเล็กน้อย สาเหตุอาจเป็นผลมาจากอะไรก็ได้ตั้งแต่การติดเชื้อไปจนถึงการพัฒนาเซลล์มะเร็งก่อนวัย ASCUS ไม่ใช่ข้อบ่งชี้ของ dysplasia ของปากมดลูกจนกว่าจะมีการทดสอบยืนยันเพิ่มเติม
- AGUS (เซลล์ต่อมผิดปกติที่มีนัยสำคัญไม่ทราบแน่ชัด) หมายถึงความผิดปกติของเซลล์ต่อมที่สร้างเมือกแม้ว่าจะไม่ได้รับการจัดประเภทเป็น dysplasia ของปากมดลูกในทางเทคนิค แต่ AGUS สามารถบ่งชี้ถึงภาวะร้ายแรงที่เป็นสาเหตุได้ ผลลัพธ์ของ AGUS ถือว่าหายากเกิดขึ้นน้อยกว่าหนึ่งเปอร์เซ็นต์ของผลการตรวจ Pap smear ทั้งหมด
- LGSIL (low-grade squamous intraepithelial lesion) หมายความว่าการทดสอบตรวจพบ dysplasia ที่ไม่รุนแรงเป็นการค้นพบที่พบบ่อยที่สุดและในกรณีส่วนใหญ่จะหายไปเองภายในสองปี
- HGSIL (แผลในกระเพาะอาหาร squamous คุณภาพสูง) เป็นการจำแนกประเภทที่ร้ายแรงกว่าซึ่งหากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาอาจนำไปสู่การพัฒนาของมะเร็งปากมดลูก
หากคุณมี Pap smear ที่ผิดปกติสิ่งสำคัญอย่างยิ่งที่คุณต้องปฏิบัติตามคำแนะนำจากแพทย์ไม่ว่าจะเป็นการตรวจคอลโปสโคปการตรวจชิ้นเนื้อปากมดลูกหรือการตรวจ Pap smear ซ้ำในหนึ่งปี
การทดสอบ HPV
การทดสอบ HPV เป็นการทดสอบที่สำคัญอีกอย่างหนึ่งซึ่งอาจทำได้ในเวลาเดียวกันกับการตรวจ Pap smear หรือหลังจากได้ผลลัพธ์ที่ผิดปกติโดยใช้ไม้กวาดที่สองหรือแบบเดียวกันตัวอย่างที่เก็บรวบรวมจะถูกส่งไปยังห้องปฏิบัติการเพื่อระบุไวรัส
แม้ว่าจะมีไวรัสมากกว่า 100 สายพันธุ์ แต่ไม่ใช่ทั้งหมดที่ก่อให้เกิดมะเร็ง มะเร็งปากมดลูกประมาณ 70 เปอร์เซ็นต์เกิดจาก HPV 16 และ HPV 18 โดยอีก 20 เปอร์เซ็นต์ของมะเร็งปากมดลูกเกี่ยวข้องกับการติดเชื้อ HPV 31, 33, 34, 45, 52 และ 58
ขั้นตอน
หากตรวจ Pap smear พบความผิดปกติของปากมดลูก aคอลโปสโคป อาจมีกำหนดเวลาการตรวจคอลโปสโคปคือการตรวจในสำนักงานที่ช่วยให้แพทย์สามารถดูปากมดลูกได้ใกล้ชิดยิ่งขึ้นด้วยโคลโปสโคปซึ่งเป็นเครื่องมือที่มีการส่องไฟเพื่อขยายปากมดลูก วางไว้นอกช่องคลอดระหว่างการตรวจ ภาพที่เห็นจากโคลโปสโคปอาจถูกฉายบนหน้าจอเพื่อดูรายละเอียดเพิ่มเติมและการวางแผนการตรวจชิ้นเนื้อ
แพทย์อาจทำการตรวจชิ้นเนื้อในระหว่างการตรวจนี้หรืออาจแยกออกจากกันเพื่อให้สามารถตรวจตัวอย่างเนื้อเยื่อปากมดลูกโดยพยาธิแพทย์
เจาะชิ้นเนื้อ
ในระหว่างการตรวจคอลโปสโคปแพทย์อาจทำการตรวจชิ้นเนื้อปากมดลูกโดยขึ้นอยู่กับสิ่งที่พบในระหว่างการตรวจซึ่งเกี่ยวข้องกับการเอาเนื้อเยื่อปากมดลูกจำนวนเล็กน้อยไปตรวจด้วยกล้องจุลทรรศน์
ส่วนใหญ่มักจะเป็นการเจาะชิ้นเนื้อซึ่งแพทย์จะเอาเนื้อเยื่อชิ้นเล็ก ๆ ออกด้วยอุปกรณ์ที่คล้ายกับที่เจาะกระดาษ แพทย์ใช้เวลาเพียงไม่กี่วินาทีในการเก็บตัวอย่างเนื้อเยื่อและความรู้สึกไม่สบายก็หายไปชั่วขณะทั้งนี้ขึ้นอยู่กับสิ่งที่พบในระหว่างการตรวจคอลโปสโคปอาจมีการตรวจชิ้นเนื้อบางส่วนของปากมดลูก
เซลล์ผิดปกติที่พบในระหว่างการตรวจคอลโปสโคปและการตรวจชิ้นเนื้ออาจอธิบายได้ว่าเป็นเนื้องอกในโพรงมดลูก (CIN)
การขูดมดลูก
การขูดมดลูก (ECC) เป็นการตรวจชิ้นเนื้อปากมดลูกอีกประเภทหนึ่งที่อาจทำได้ในระหว่างการตรวจคอลโปสโคป ในระหว่างการตรวจ ECC แพทย์จะใช้แปรงขนาดเล็กเพื่อขจัดเนื้อเยื่อออกจากคลอง endocervical บริเวณแคบ ๆ ระหว่างมดลูกและปากมดลูกเช่นเดียวกับการเจาะชิ้นเนื้อเนื้อเยื่อจะได้รับการตรวจโดยพยาธิวิทยา
ECC อาจเจ็บปวดในระดับปานกลางเช่นปวดประจำเดือนไม่ดี
ก่อนที่จะมาถึงขั้นตอนนี้มีหลายสิ่งที่คุณถูกขอให้ทำ ในหมู่พวกเขา:
- หลีกเลี่ยงการใช้แอสไพรินหรือทินเนอร์เลือดก่อนทำหัตถการ
- อย่าฉีดหรือใช้ผ้าอนามัยแบบสอดอย่างน้อยสามวันก่อนทำหัตถการ
- หลีกเลี่ยงการมีเพศสัมพันธ์อย่างน้อยสามวันก่อนทำหัตถการ
ผู้หญิงสามารถคาดหวังว่าจะมีอาการเล็กน้อยในวันหลังขั้นตอนนี้รวมถึงอาการปวดเฉพาะที่และตะคริว ยาแก้ปวดที่ไม่ต้องสั่งโดยแพทย์มักจะช่วยบรรเทาความรู้สึกไม่สบายได้บ้าง
นอกจากความเจ็บปวดแล้วอาจมีเลือดออกทางช่องคลอดหรือตกขาวได้ดังนั้นควรสวมแผ่นอนามัยด้วย คุณจะต้อง จำกัด กิจกรรมของคุณเป็นเวลาหนึ่งหรือสองวันและหลีกเลี่ยงการมีเพศสัมพันธ์ผ้าอนามัยแบบสอดหรือการสวนล้างจนกว่าคุณจะหายสนิท
การตรวจชิ้นเนื้อกรวย
มีหลายครั้งที่ต้องทำการตรวจชิ้นเนื้อขนาดใหญ่เพื่อวินิจฉัยมะเร็งปากมดลูกหรือเอาเนื้อเยื่อออกเพื่อไม่ให้กลายเป็นมะเร็งในกรณีเหล่านี้อาจทำการตรวจชิ้นเนื้อกรวย
ในระหว่างการตรวจชิ้นเนื้อรูปกรวยเนื้อเยื่อรูปกรวยจะถูกลบออก ขั้นตอนนี้ทำภายใต้การดมยาสลบ การตรวจชิ้นเนื้อรูปกรวยยังใช้เพื่อกำจัดเนื้อเยื่อมะเร็งออกจากปากมดลูก
คุณอาจรู้สึกเจ็บปวดหรือมีเลือดออกสองสามวันหลังขั้นตอน แม้ว่าจะไม่ใช่เรื่องธรรมดาหลังจากการตรวจชิ้นเนื้อรูปกรวยผู้หญิงบางคนจะมีอาการปวดประจำเดือนภาวะเจริญพันธุ์ลดลงหรือปากมดลูกที่ไม่สมบูรณ์ซึ่งอาจนำไปสู่การคลอดก่อนกำหนดหากคุณตั้งครรภ์
พูดคุยเกี่ยวกับข้อกังวลและความเสี่ยงเหล่านี้กับแพทย์ของคุณเนื่องจากขอบเขตของผลกระทบเหล่านี้เกี่ยวข้องกับตำแหน่งและขนาดที่แน่นอนของการตรวจชิ้นเนื้อของคุณรวมทั้งคุณรักษาได้ดีเพียงใด
LEEP
การตรวจชิ้นเนื้อรูปกรวยแบบเฉพาะเจาะจงขั้นตอนการตัดออกด้วยไฟฟ้าแบบวนซ้ำ (LEEP) เป็นขั้นตอนที่ทำภายใต้การฉีดยาชาเฉพาะที่เพื่อเอาเนื้อเยื่อออกจากปากมดลูก LEEP ใช้ห่วงลวดที่มีประจุไฟฟ้าเพื่อเอาตัวอย่างเนื้อเยื่อออก วิธีนี้มักใช้ในการรักษาโรคปากมดลูกที่มีคุณภาพสูงมากกว่าการวินิจฉัยมะเร็งปากมดลูก
เช่นเดียวกับการตรวจชิ้นเนื้อรูปกรวยผู้หญิงอาจมีอาการเจ็บปวดและมีเลือดออกภายในสองสามวันหลังจากขั้นตอน LEEP นอกจากนี้ยังอาจส่งผลในระยะยาวเช่นอาการปวดประจำเดือนภาวะเจริญพันธุ์ลดลงหรือปากมดลูกไม่สมบูรณ์
ขั้นตอน
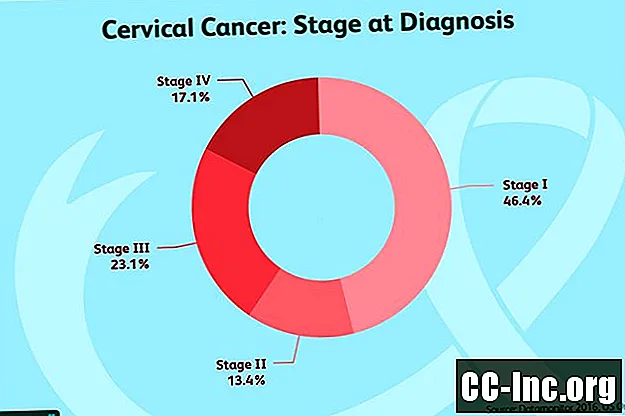
เมื่อผลการตรวจชิ้นเนื้อกลับมาแล้วมะเร็งปากมดลูกสามารถตัดออกหรือวินิจฉัยได้ หากมีการวินิจฉัยมะเร็งปากมดลูกขั้นตอนต่อไปคือการกำหนดระยะของมะเร็งปากมดลูก มะเร็งปากมดลูกมีห้าระยะซึ่งแต่ละระยะแสดงให้เห็นว่ามะเร็งลุกลามไปไกลแค่ไหน
ระยะที่ 0: มะเร็งระยะนี้ถือว่าไม่แพร่กระจาย (มะเร็งในแหล่งกำเนิด) โดยพิจารณาจากการตรวจชิ้นเนื้อหรือการตรวจ Pap smear และระยะใดก็ตามที่เกินระยะ 0 จะถือว่าเป็นการแพร่กระจาย มีการถกเถียงกันมากว่านี่เป็นมะเร็งจริงหรือระยะก่อนเป็นมะเร็ง
ระยะที่ 1: โดยทั่วไปเนื้องอกเหล่านี้จะมองเห็นได้ด้วยกล้องจุลทรรศน์เท่านั้น แต่ในระยะลุกลาม I อาจมองเห็นมะเร็งได้โดยไม่ต้องใช้กล้องจุลทรรศน์เซลล์มะเร็งได้บุกรุกปากมดลูกและเซลล์ไม่ได้อยู่ที่ผิวอีกต่อไป ขั้นตอนนี้แบ่งออกเป็น:
- ระยะ IA1: พื้นที่บุกรุกลึกไม่เกิน 3 มม. และกว้างไม่เกิน 7 มม.
- ระยะ IA2: พื้นที่บุกรุกมากกว่า 3 มม. แต่ลึกไม่เกิน 5 มม. และกว้างไม่เกิน 7 มม.
- Stage IA: นี่เป็นมะเร็งปากมดลูกระยะลุกลามที่เร็วที่สุดมะเร็งยังไม่สามารถมองเห็นได้ด้วยตาเปล่าและสามารถระบุได้ด้วยกล้องจุลทรรศน์เท่านั้น ขั้นตอนนี้แบ่งตามขนาดออกเป็น:
- Stage IB1: เนื้องอกเหล่านี้สามารถมองเห็นได้ภายใต้กล้องจุลทรรศน์เท่านั้นและมีขนาดน้อยกว่า 4 ซม.
- Stage IB2: เนื้องอกเหล่านี้สามารถมองเห็นได้โดยไม่ต้องใช้กล้องจุลทรรศน์และมีขนาดใหญ่กว่า 4 ซม.
- Stage IB: ขั้นตอนนี้รวมถึงเนื้องอกที่มีขนาดใหญ่กว่าระยะ IA เล็กน้อยและอาจมองเห็นหรือไม่สามารถมองเห็นได้หากไม่มีกล้องจุลทรรศน์
ระยะที่ 2: เนื้องอกเหล่านี้แพร่กระจายเกินปากมดลูก
- Stage IIA1: สามารถมองเห็นเนื้องอกได้โดยไม่ต้องใช้กล้องจุลทรรศน์ แต่มีขนาดไม่เกิน 4 ซม.
- Stage IIA2: สามารถมองเห็นเนื้องอกได้โดยไม่ต้องใช้กล้องจุลทรรศน์และมีขนาดมากกว่า 4 ซม.
- Stage IIA: มะเร็งเหล่านี้แพร่กระจายเกินปากมดลูกไปถึง 2 ใน 3 ของช่องคลอด แต่ยังไม่แพร่กระจายไปรอบ ๆ มดลูก ซึ่งแบ่งตามขนาดออกเป็น:
- Stage IIB: มะเร็งแพร่กระจายไปยังเนื้อเยื่อรอบ ๆ มดลูกและ 2 ใน 3 ของช่องคลอด แต่ไม่ถึงผนังอุ้งเชิงกราน
ระยะที่ 3: ในระยะนี้มะเร็งปากมดลูกจะแพร่กระจายไปยังมดลูกและช่องคลอดหรือผนังอุ้งเชิงกรานในบริเวณใกล้เคียง
- Stage IIIA: มะเร็งเหล่านี้อาจแพร่กระจายไปที่สามส่วนล่างของช่องคลอด แต่ไม่ถึงผนังอุ้งเชิงกราน
- Stage IIIB: มีสาเหตุบางประการที่มะเร็งปากมดลูกจะถูกจัดให้เป็นระยะ IIIB หนึ่งคือถ้ามีการบุกรุกผนังอุ้งเชิงกราน อีกประการหนึ่งคือหากมีการปิดกั้นท่อไตหนึ่งหรือทั้งสอง (ท่อที่เดินทางจากไตไปยังกระเพาะปัสสาวะ) เช่นนั้นจะทำให้ไตขยายใหญ่ขึ้นหรือหยุดทำงานตามปกติ
ระยะที่ 4: ในระยะนี้มะเร็งจะแพร่กระจายไปนอกบริเวณที่อยู่ติดกันไปยังส่วนอื่น ๆ ของร่างกาย
- ระยะที่ 4: มะเร็งเหล่านี้แพร่กระจายจนลุกลามไปยังกระเพาะปัสสาวะหรือทวารหนักหรือทั้งสองอย่าง (แพร่กระจายไปยังอวัยวะในอุ้งเชิงกรานที่อยู่ติดกัน)
- Stage IVB: มะเร็งเหล่านี้แพร่กระจายไปยังบริเวณที่ห่างไกลของร่างกายเช่นต่อมน้ำเหลืองในบริเวณที่ห่างไกลของร่างกายปอดตับหรือกระดูก
การถ่ายภาพ
มะเร็งปากมดลูกที่แพร่กระจายถือเป็นมะเร็งระยะลุกลาม การทดสอบภาพสามารถช่วยระบุบริเวณของการแพร่กระจายได้
โดยทั่วไปการทดสอบภาพจะใช้สำหรับการจัดเตรียม ดังนั้นหากคุณมีมะเร็งปากมดลูกที่ไม่แพร่กระจายออกไปและไม่มีสัญญาณหรืออาการของการแพร่กระจายการทดสอบเหล่านี้ก็ไม่จำเป็น หากแพทย์ของคุณสงสัยว่ามีการแพร่กระจายเฉพาะที่หรือการแพร่กระจายในระยะไกลเนื่องจากอาการของคุณหรือลักษณะของเนื้องอก (โดยการตรวจร่างกายหรือภายใต้กล้องจุลทรรศน์) การทดสอบภาพจะถูกใช้เพื่อประเมินบริเวณต่างๆของร่างกายที่มีความกังวล
การทดสอบภาพทั่วไป
- อัลตร้าซาวด์: อัลตราซาวนด์สามารถตรวจดูที่ปากมดลูกกระเพาะปัสสาวะและบริเวณอุ้งเชิงกรานทั้งหมดเพื่อหาสาเหตุของอาการ นอกจากนี้ยังสามารถใช้เพื่อดูบริเวณอื่น ๆ ของร่างกายหากมีความกังวลเกี่ยวกับการแพร่กระจาย
- X-ray: X-ray เช่น X-ray ทรวงอกสามารถระบุมะเร็งปากมดลูกระยะแพร่กระจายที่แพร่กระจายไปยังปอดหรือซี่โครงเป็นต้น ความผิดปกติที่เกิดขึ้นจากการเอกซเรย์เป็นประจำอาจเป็นสัญญาณแรกของมะเร็งปากมดลูกในระยะแพร่กระจาย
- MRI: การสแกน MRI สามารถใช้เพื่อให้เห็นภาพบริเวณปากมดลูกและกระดูกเชิงกราน MRI มีประโยชน์อย่างยิ่งสำหรับการประเมินกระดูกสันหลังและไขสันหลังซึ่งมะเร็งปากมดลูกระยะสุดท้ายอาจแพร่กระจาย
- CT Scan: การสแกน CT เช่น MRI สามารถมองเห็นบริเวณปากมดลูกและกระดูกเชิงกรานรวมถึงบริเวณอื่น ๆ ของร่างกายที่มะเร็งปากมดลูกอาจแพร่กระจายได้
การวินิจฉัยที่แตกต่างกัน
มีเงื่อนไขอื่น ๆ อีกเล็กน้อยที่อาจดูเหมือนกับมะเร็งปากมดลูกหรือการติดเชื้อ HPV แพทย์ของคุณอาจสงสัยในตอนแรก แต่การทดสอบจะเข้าหรือออกอย่างรวดเร็ว
- มะเร็งเยื่อบุโพรงมดลูก: มะเร็งเยื่อบุโพรงมดลูกคือมะเร็งของมดลูกปากมดลูกเป็นทางเดินระหว่างช่องคลอดและมดลูกดังนั้นบางครั้งโรคทั้งสองอาจมีลักษณะคล้ายกันหากโรคใดชนิดหนึ่งแพร่กระจายไปยังตำแหน่งอื่น โดยทั่วไปการตรวจชิ้นเนื้อเป็นวิธีการที่ดีในการแยกแยะระหว่างสองสิ่งนี้
- มะเร็งช่องคลอด: มะเร็งช่องคลอดไม่ใช่เรื่องปกติและเนื่องจากช่องคลอดแนบชิดกับปากมดลูกมากจึงอาจมีอาการคล้ายกันอย่างไรก็ตามเช่นเดียวกับมะเร็งเยื่อบุโพรงมดลูกการตรวจชิ้นเนื้อสามารถแยกความแตกต่างระหว่างมะเร็งประเภทนี้ได้
- เริม: เริมเป็นโรคติดต่อทางเพศสัมพันธ์ (STD) ที่ทำให้เกิดแผลในช่องคลอดและคุณหรือคู่ของคุณอาจสับสนระหว่างแผลเริมกับหูดที่อวัยวะเพศรอยโรคอาจมีลักษณะแตกต่างกันเมื่อได้รับการตรวจเกี่ยวกับกระดูกเชิงกรานในสำนักงานแพทย์ และเนื่องจากการติดเชื้อทั้งสองประเภทสามารถวินิจฉัยได้จากตัวอย่างที่ได้รับในระหว่างการตรวจสุขภาพแพทย์ของคุณจึงสามารถทดสอบว่าคุณมีเชื้อชนิดใดหากแยกความแตกต่างของรอยโรคได้ยาก
- ซิฟิลิส: โรคติดต่อทางเพศสัมพันธ์อีกชนิดหนึ่งที่ทำให้เกิดแผลในช่องคลอดที่มองเห็นได้แผลของซิฟิลิสมีลักษณะเหมือนแผลเปิดและมักเป็นสีแดงซึ่งตรงกันข้ามกับหูดที่ไม่มีสีซึ่ง HPV อาจทำให้เกิดได้อย่างไรก็ตามเป็นเรื่องปกติที่จะสับสนในเงื่อนไขหากคุณไม่ ได้รับการฝึกฝนในการจดจำพวกเขาและการไปพบแพทย์สามารถช่วยให้ชัดเจนถึงความแตกต่างด้วยการตรวจกระดูกเชิงกรานและการทดสอบในห้องปฏิบัติการ