
เนื้อหา
- วัตถุประสงค์ของการทดสอบ
- การวินิจฉัย
- ความเสี่ยงและข้อห้าม
- ก่อนการทดสอบ
- ระหว่างการทดสอบ
- หลังการทดสอบ
- การตีความผลลัพธ์
หากสังเกตเห็นความผิดปกติใด ๆ การตรวจชิ้นเนื้อหรือการกำจัดติ่งเนื้ออาจทำได้เพื่อช่วยในการวินิจฉัยมะเร็งลำไส้ใหญ่ติ่งเนื้อมะเร็งก่อนกำหนดหรือข้อกังวลอื่น ๆ เช่นโรคลำไส้อักเสบ
วัตถุประสงค์ของการทดสอบ
การส่องกล้องตรวจลำไส้ใหญ่อาจทำได้เป็นการตรวจคัดกรอง (การส่องกล้องตรวจลำไส้ใหญ่) เพื่อค้นหาหลักฐานของมะเร็งหรือติ่งเนื้อหรือเป็นการตรวจวินิจฉัย (การส่องกล้องตรวจลำไส้ใหญ่) เมื่อสงสัยว่ามีปัญหาบางอย่าง
การคัดกรอง
ในขณะที่มีการถกเถียงกันเกี่ยวกับประโยชน์ของการตรวจคัดกรองมะเร็งบางอย่างเช่นการทดสอบ PSA สำหรับมะเร็งต่อมลูกหมากการตรวจส่องกล้องลำไส้ใหญ่ได้แสดงให้เห็นอย่างชัดเจนเพื่อลดความเสี่ยงที่บุคคลจะเสียชีวิตจากมะเร็งลำไส้ใหญ่
การส่องกล้องตรวจลำไส้ใหญ่ยังมีลักษณะเฉพาะในการตรวจคัดกรองมะเร็ง การตรวจคัดกรองส่วนใหญ่ทำขึ้นเพื่อพยายามค้นหามะเร็งในระยะแรกสุดซึ่งเรียกว่า "การตรวจพบในระยะเริ่มแรก" การส่องกล้องตรวจลำไส้ใหญ่อาจมีบทบาทในการป้องกันเช่นกัน หากพบและนำติ่งเนื้อมะเร็งออกก่อนที่จะมีเวลาพัฒนาเป็นเนื้องอกมะเร็งการส่องกล้องลำไส้ใหญ่อาจ ป้องกัน มะเร็งลำไส้ใหญ่เกิดขึ้นตั้งแต่แรก
สำหรับผู้ที่มีความเสี่ยงโดยเฉลี่ยในการเกิดมะเร็งลำไส้ใหญ่องค์กรทางการแพทย์บางแห่งแนะนำให้ตรวจคัดกรองลำไส้ใหญ่เมื่ออายุ 50 ปีและทุก ๆ 10 ปีหลังจากนั้นหากผลการตรวจเป็นปกติ อีกทางเลือกหนึ่งสมาคมมะเร็งอเมริกันแนะนำให้ตรวจคัดกรองตั้งแต่อายุ 45 ปีสำหรับผู้ที่มีความเสี่ยงโดยเฉลี่ย แนะนำให้ตรวจคัดกรองตั้งแต่อายุน้อยกว่า (และบ่อยกว่า) สำหรับผู้ที่มีปัจจัยเสี่ยงต่อมะเร็งลำไส้ใหญ่เช่น:
- ประวัติครอบครัวเป็นโรค
- กลุ่มอาการทางพันธุกรรมเช่น Lynch syndrome หรือ adenomatous polyposis ในครอบครัว
- ประวัติของ polyps ก่อนมะเร็ง
- ประวัติของโรคลำไส้อักเสบ (IBS) เช่นโรค Crohn หรือลำไส้ใหญ่อักเสบเป็นแผล ด้วย IBS บางครั้งการส่องกล้องตรวจลำไส้ใหญ่จะต้องทำเป็นประจำทุกปีเพื่อประเมินระดับการอักเสบและผลของโรคที่มีต่อลำไส้ใหญ่
การวินิจฉัย
อาจแนะนำให้ใช้การส่องกล้องตรวจวินิจฉัยสำหรับผู้ที่มีอาการหรือสัญญาณของมะเร็งลำไส้เช่น:
- เลือดออกทางทวารหนัก
- การเปลี่ยนแปลงนิสัยของลำไส้
- การเปลี่ยนสีหรือรูปร่างของอุจจาระ
- ความรู้สึกเหมือนต้องการถ่ายอุจจาระแม้ว่าจะมีการเคลื่อนไหวของลำไส้ (tenesmus)
- ปวดท้องหรือท้องอืด
- การลดน้ำหนักโดยไม่ได้ตั้งใจ
- โรคโลหิตจางที่ไม่สามารถอธิบายได้
มวลหรือการเปลี่ยนแปลงของลำไส้อาจส่งสัญญาณว่ามีมะเร็งและโดยปกติแล้วจำเป็นต้องมีการตรวจชิ้นเนื้อเพื่อยืนยันหรือหักล้างการวินิจฉัย
Colonoscopy ยังสามารถตรวจจับ:
- polyps ลำไส้ใหญ่: ทั้งชนิดที่เป็นมะเร็งก่อนและไม่เป็นมะเร็งก่อนกำหนด
- แหล่งที่มาของเลือดออกทางทวารหนักถ้ามี
- แผล
- Fistulas: ทางเดินที่ผิดปกติระหว่างลำไส้ใหญ่และบริเวณอื่น ๆ ของร่างกายเช่นผิวหนังรอบ ๆ ทวารหนักอาจเกิดขึ้นพร้อมกับเงื่อนไขต่างๆเช่นโรค Crohn
การทดสอบเสริม
หากพบบริเวณหรือมวลที่ผิดปกติในลำไส้ใหญ่ระหว่างการส่องกล้องตรวจลำไส้ใหญ่อาจใช้สิ่งที่แนบพิเศษที่ปลายลำไส้ใหญ่ในการตรวจชิ้นเนื้อ หากพบโพลิปอาจถูกลบออกโดยใช้การติดห่วงลวดบนโคลโลสโคป (polypectomy) ตัวอย่างจะถูกส่งไปยังห้องปฏิบัติการเพื่อทำการทดสอบต่อไป
ข้อ จำกัด
สำหรับคนประมาณร้อยละ 10 จะไม่สามารถสอดลำไส้ใหญ่ไปจนถึงจุดเริ่มต้นของลำไส้ใหญ่ได้ (ลำไส้ใหญ่ด้านขวา) พบมะเร็งลำไส้ใหญ่จำนวนมากในบริเวณนี้ บุคคลเหล่านี้อาจต้องตรวจลำไส้ใหญ่ซ้ำหรือส่องกล้องตรวจลำไส้ใหญ่เสมือนเพื่อประเมินบริเวณนี้
การทดสอบที่คล้ายกัน
ซึ่งแตกต่างจากการส่องกล้องตรวจลำไส้ใหญ่แบบเดิมซึ่งเป็นการรุกรานการส่องกล้องตรวจลำไส้ใหญ่เสมือนจริง (เรียกอีกอย่างว่า CT colonography) เกี่ยวข้องกับการสังเกตลำไส้ใหญ่โดยทางอ้อมผ่านการสแกน CT หลังจากที่บุคคลดื่มสารละลายที่มีความเปรียบต่าง แนะนำให้ใช้การส่องกล้องตรวจลำไส้ใหญ่เสมือนทุกๆ 5 ปีเทียบกับ 10 ปีสำหรับขั้นตอนทั่วไป
สำหรับผู้ที่มีความเสี่ยงโดยเฉลี่ยในการเป็นมะเร็งลำไส้ขั้นตอนนี้จะให้ประสิทธิภาพที่ใกล้เคียงกันแม้ว่าการส่องกล้องตรวจลำไส้ใหญ่เสมือนจะมีโอกาสน้อยที่จะตรวจพบรอยโรคแบน (รอยโรค) หรือติ่งเนื้อขนาดเล็ก (น้อยกว่า 6 มิลลิเมตร) สำหรับผู้ที่มีความเสี่ยงสูง ของมะเร็งลำไส้ใหญ่มีอาการเช่นมีเลือดออกหรือมีโรคลำไส้อักเสบการส่องกล้องตรวจลำไส้ใหญ่แบบเดิมเป็นแนวทางที่ต้องการ
ข้อดีอย่างหนึ่งที่ชัดเจนของการส่องกล้องตรวจลำไส้ใหญ่แบบเดิมคือการตรวจชิ้นเนื้อหรือการกำจัดติ่งเนื้อสามารถทำได้ในระหว่างขั้นตอนหากตรวจพบรอยโรคใด ๆ เหล่านี้ในการส่องกล้องตรวจลำไส้ใหญ่เสมือนจะต้องทำการส่องกล้องลำไส้ใหญ่แบบเดิม (และลำไส้ใหญ่ การเตรียมการอาจต้องทำซ้ำเว้นแต่จะทำการทดสอบในวันเดียวกัน)
การทดสอบอื่น ๆ
การทดสอบอื่น ๆ ได้รับการประเมินในช่วงหลายปีที่ผ่านมาเพื่อพยายามตรวจหามะเร็งลำไส้ใหญ่ในระยะแรกสุดแม้ว่าจะไม่มีวิธีใดที่มีประสิทธิภาพเท่ากับการส่องกล้องตรวจลำไส้ใหญ่ การทดสอบ guaiac smear (รวมกับการตรวจทางทวารหนักของแพทย์) หรือการตรวจเลือดทางอุจจาระ (การทดสอบที่ทำโดยการเคลื่อนไหวของลำไส้แยกกันสามครั้งที่บ้าน) อาจตรวจพบเลือดและตามที่สถาบันมะเร็งแห่งชาติระบุว่า guaiac smear เป็นการตรวจคัดกรองที่มีประโยชน์ เมื่อทำทุก 1-2 ปี
นอกจากนี้ยังมีการประเมิน Barium ศัตรูด้วย แต่จะพบมะเร็งมากกว่าการส่องกล้องตรวจลำไส้ใหญ่อย่างมีนัยสำคัญในขั้นตอนนี้จะทำการศึกษา X-ray หลังจากใส่แบเรียมเข้าไปในลำไส้ใหญ่
sigmoidoscopy แบบยืดหยุ่นเป็นอีกทางเลือกหนึ่งในการตรวจคัดกรอง แต่การใช้งานได้ลดลงเนื่องจากประสิทธิภาพของการส่องกล้องตรวจลำไส้ใหญ่มีมากขึ้นการส่องกล้อง sigmoidoscopy ใช้หลอดเพื่อตรวจหามะเร็งลำไส้ใหญ่หรือติ่งเนื้อคล้ายกับการส่องกล้องลำไส้ใหญ่ แต่จะประเมินเฉพาะด้านซ้ายของลำไส้ใหญ่เท่านั้น ด้วยเหตุนี้ sigmoidoscopy จึงพลาดมะเร็งลำไส้ใหญ่และติ่งเนื้อจำนวนมาก
ความเสี่ยงและข้อห้าม
เช่นเดียวกับขั้นตอนทางการแพทย์การส่องกล้องตรวจลำไส้ใหญ่มีความเสี่ยงที่อาจเกิดขึ้น (บางอย่างเกี่ยวข้องกับการเตรียมการทดสอบบางส่วนเกี่ยวข้องกับขั้นตอนนี้เอง) รวมทั้งเหตุผลที่ไม่ควรทำการทดสอบ
ความเสี่ยงในการเตรียมการ
ในการส่องกล้องลำไส้ใหญ่จะต้องนำอุจจาระทั้งหมดออกจากลำไส้ใหญ่ แพทย์ของคุณจะแนะนำคุณเกี่ยวกับขั้นตอนในการดำเนินการนี้ (รายละเอียดเพิ่มเติมด้านล่าง)
ของเหลวที่มากเกินไป (เนื่องจากของเหลวจำนวนมากที่กินเข้าไปพร้อมกับยาระบายบางชนิด) และความไม่สมดุลของอิเล็กโทรไลต์ (เนื่องจากการใช้ยาสวนทวารหนัก) อาจเกิดขึ้นจากความพยายามนี้ แต่ส่วนใหญ่เป็นความกังวลสำหรับผู้ที่มีอาการป่วยเช่นหัวใจล้มเหลว หรือโรคไต
ความเสี่ยงขั้นตอน
ความเสี่ยงที่อาจเกิดขึ้นจากขั้นตอนการส่องกล้องลำไส้เอง ได้แก่ :
- เลือดออก- เลือดออกจะเกิดขึ้นในการส่องกล้องลำไส้ใหญ่ประมาณ 1 ใน 1,000 ครั้งและมีแนวโน้มที่จะเกิดขึ้นเมื่อเอาโปลิปออกโดยส่วนใหญ่เลือดออกจะหายไปเองโดยไม่ต้องรักษาใด ๆ
- การติดเชื้อ- การติดเชื้อเป็นเรื่องผิดปกติหลังการส่องกล้องตรวจลำไส้ใหญ่ แต่มีแนวโน้มที่จะเกิดขึ้นจากการเตรียมลำไส้ใหญ่ไม่เพียงพอ
- การเจาะลำไส้ใหญ่- การเจาะลำไส้ใหญ่ (การฉีกขาดในลำไส้ใหญ่) อาจเกิดขึ้นได้เมื่อฉีดอากาศเข้าไปในลำไส้ใหญ่หรือหากเครื่องมือเจาะลำไส้ การศึกษาในปี 2013 เกี่ยวกับการส่องกล้องตรวจลำไส้ใหญ่มากกว่า 80,000 ชิ้นที่ตีพิมพ์ใน วารสารโลกของระบบทางเดินอาหาร พบว่าอัตราการทะลุ 0.06 เปอร์เซ็นต์ ปัจจัยเสี่ยง ได้แก่ อายุที่เพิ่มขึ้นการเข้ารับการรักษาในโรงพยาบาล (ในผู้ป่วยหนัก) ในช่วงเวลาของการทำประวัติอาการปวดท้องและโรค Crohn ในการศึกษานี้ผู้ที่มีการตรวจชิ้นเนื้อหรือการกำจัดโพลิปไม่มีความเสี่ยงเพิ่มขึ้นในการเจาะ
- Postpolypectomy syndrome-Postpolypectomy syndrome เกิดขึ้นประมาณ 1 ใน 1,000 colonoscopies และพบได้บ่อยที่สุดเมื่อนำติ่งเนื้อออกและใช้ electrocoagulation (cautery หรือ burn) เพื่อหยุดเลือดที่ฐานของติ่งเนื้อ อาการต่างๆ ได้แก่ ไข้ปวดท้องและจำนวนเม็ดเลือดขาวสูงขึ้น
- เสี่ยงต่อการเกิดปฏิกิริยา หรือแพ้ยาชาที่ใช้ระงับประสาท
ข้อห้าม
ไม่มีข้อห้ามที่แน่นอนสำหรับการส่องกล้องตรวจลำไส้ใหญ่ แต่มีบางครั้งที่ควรชั่งน้ำหนักผลประโยชน์ที่เป็นไปได้ของขั้นตอนนี้กับความเสี่ยงรวมถึงกรณีของลำไส้ใหญ่อักเสบเฉียบพลันที่มีแผลในลำไส้ใหญ่ (ซึ่งอาจเพิ่มความเสี่ยงต่อการทะลุ) และ megacolon ที่เป็นพิษ .
การส่องกล้องลำไส้ใหญ่ควรทำในกรณีที่จำเป็นจริงๆในระหว่างตั้งครรภ์เท่านั้น (เช่นหากสงสัยว่าเป็นมะเร็งลำไส้หรือหากสามารถใช้การส่องกล้องลำไส้แทนการผ่าตัดลำไส้ใหญ่ได้)
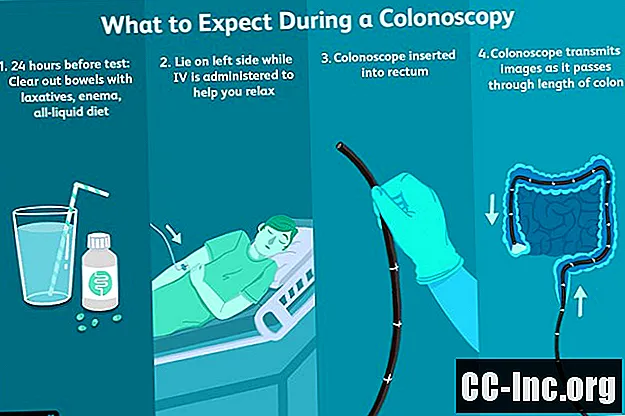
ก่อนการทดสอบ
เมื่อคุณตั้งค่าขั้นตอนของคุณแพทย์ของคุณจะพูดคุยกับคุณเกี่ยวกับประโยชน์และความเสี่ยงที่อาจเกิดขึ้นจากการส่องกล้องตรวจลำไส้ใหญ่อาการต่างๆที่คุณมีและปัจจัยเสี่ยงที่คุณมีต่อมะเร็งลำไส้ใหญ่ หากคุณเคยมีการส่องกล้องตรวจลำไส้ใหญ่หรือขั้นตอนการตรวจคัดกรองมะเร็งลำไส้ใหญ่อื่น ๆ ในอดีตแพทย์ของคุณจะขอให้คุณได้รับบันทึกของคุณหากทำการทดสอบที่คลินิกหรือโรงพยาบาลอื่น นอกจากนี้เธอยังจะพูดคุยกับคุณเกี่ยวกับความสำคัญของการส่องกล้องตรวจลำไส้ใหญ่เป็นประจำและพยายามลดความกลัวหรือความกังวลเกี่ยวกับขั้นตอนนี้ หากคุณมีคำถามอย่าลืมถามพวกเขา
เวลา
เวลาเฉลี่ยที่ต้องใช้สำหรับขั้นตอนการส่องกล้องตรวจลำไส้ใหญ่อยู่ที่ประมาณ 30 นาที แต่สิ่งสำคัญคือต้องพิจารณาภาพรวมเมื่อวางแผนสำหรับการทดสอบนี้เนื่องจากจะต้องมีขั้นตอนการเตรียมการที่อาจต้องเริ่มหลายวันก่อนขั้นตอนตลอดจนเวลาพักฟื้น .
เมื่อคุณมาถึงในวันที่ทำการทดสอบคุณจะต้องมีเวลาให้พยาบาลทำการฉีด IV และพูดคุยเกี่ยวกับขั้นตอนและการดมยาสลบ หลังจากขั้นตอนนี้ผู้คนสามารถใช้เวลาเปลี่ยนแปลงได้จนกว่าพวกเขาจะตื่นตัวเต็มที่และพร้อมที่จะออกเดินทาง
สถานที่
การส่องกล้องตรวจลำไส้ใหญ่อาจทำได้ที่ศูนย์ส่องกล้องผู้ป่วยนอกหรือที่โรงพยาบาล สถานที่เหล่านี้มีไว้เพื่อตรวจสอบคุณในขณะที่คุณได้รับการระงับความรู้สึกและเตรียมพร้อมที่จะรับมือกับเหตุฉุกเฉินที่อาจเกิดขึ้น
การเตรียมลำไส้ใหญ่
การเตรียมการส่องกล้องลำไส้เพื่อล้างลำไส้ของอุจจาระทั้งหมดมักถือเป็นส่วนที่ท้าทายที่สุดของขั้นตอนนี้ ในขณะที่การเตรียมการอาจใช้เวลาพอสมควรและอาจรู้สึกเหมือนมากเกินไป แต่สิ่งสำคัญคือต้องปฏิบัติตามแต่ละขั้นตอนอย่างระมัดระวัง ไม่ใช่เรื่องแปลกที่การส่องกล้องลำไส้ใหญ่จะถูกจัดตารางใหม่เนื่องจากการเตรียมลำไส้ใหญ่ไม่เพียงพอเนื่องจากอาจส่งผลต่อผลลัพธ์ น่าเสียดายนั่นหมายความว่าต้องมีการเตรียมการอีกครั้ง
โดยส่วนใหญ่จะใช้ยาระบายและยาถ่ายร่วมกันเพื่อทำความสะอาดลำไส้ใหญ่ ยาระบายทำงานโดยการกระตุ้นทางเดินของอุจจาระจากลำไส้ใหญ่ (โดยทำให้เกิดอาการท้องร่วง) และอาจใช้ในรูปแบบเม็ดหรือของเหลว การเตรียมการเหล่านี้บางอย่างกำหนดให้คุณต้องดื่มน้ำให้มากถึงหนึ่งแกลลอนและผู้ที่มีประวัติโรคหัวใจล้มเหลวหรือโรคไตควรปรึกษาแพทย์เกี่ยวกับแนวทางที่ดีที่สุด สำหรับผู้สูงอายุหรือมีอาการป่วยเช่นโรคไตการเตรียมด้วยโพลีเอทิลีนไกลคอลอาจปลอดภัยกว่าผู้ที่มีสารละลายโซเดียมฟอสเฟต
Enemas เกี่ยวข้องกับการใส่สารละลายผ่านทวารหนักเข้าไปในลำไส้ใหญ่ของคุณโดยถือสารละลายไว้ช่วงเวลาหนึ่งแล้วจึงส่งอุจจาระ
วางแผนที่จะเข้าถึงห้องน้ำได้ง่ายตลอดทั้งวันก่อนขั้นตอนของคุณ
อาหารและเครื่องดื่ม
เริ่มต้นสามวัน (และไม่เกินหนึ่งสัปดาห์) ก่อนการส่องกล้องตรวจลำไส้ของคุณคุณจะได้รับคำแนะนำให้หลีกเลี่ยงอาหารบางชนิดเช่นข้าวโพดคั่วเมล็ดพืชและถั่วผลไม้และผักดิบธัญพืชและหนังมันฝรั่ง อาหารเหล่านี้อาจเกาะตามรอยพับของลำไส้ใหญ่ทั้งรบกวนการเตรียมลำไส้ใหญ่ที่เพียงพอและอาจถูกดูดเข้าไปในลำไส้ใหญ่ในระหว่างขั้นตอนทำให้เครื่องมืออุดตัน
วันหรือสองวันก่อนการทำหัตถการของคุณแนะนำให้รับประทานอาหารเหลวใส อาหารเหลวใสอาจรวมถึงน้ำน้ำซุปน้ำผลไม้ใส (น้ำแอปเปิ้ลหรือน้ำองุ่นใส) เจลาตินกาแฟธรรมดา (ไม่ใส่ครีม) หรือเครื่องดื่มกีฬา
หากคุณจะทำการส่องกล้องตรวจลำไส้ในตอนเช้าแพทย์มักจะแนะนำว่าอย่ารับประทานอาหารหรือดื่มอะไรเลยหลังเที่ยงคืน หากมียาที่คุณต้องใช้คุณอาจสามารถใช้ยาเหล่านี้ได้ด้วยการจิบน้ำ
ยา
แพทย์ของคุณจะพูดคุยกับคุณเกี่ยวกับยาที่คุณอาจใช้ต่อไปหรือจำเป็นต้องหยุดก่อนการส่องกล้องตรวจลำไส้ใหญ่ หากคุณใช้ทินเนอร์เลือดควรหยุดสิ่งเหล่านี้ก่อนขั้นตอน แต่บางครั้งประโยชน์ของยาเหล่านี้มีมากกว่าความเสี่ยงของการตกเลือด ยาเหล่านี้ ได้แก่ :
- ยาต้านการแข็งตัวของเลือดเช่น Eliquis (apixaban), Xarelto (rivaraxoban), Coumadin (warfarin), Fragmin (dalteparin), Pradaxa (dabigatran) และ Lovenox (enoxaparin)
- ยาต้านเกล็ดเลือดเช่น Plavix (clopidogrel), Effient (prasugrel) และ Pletal (cilostazol)
แพทย์ส่วนใหญ่ยังแนะนำให้หลีกเลี่ยงแอสไพรินและยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์เช่น Advil (ไอบูโพรเฟน) เป็นเวลาหนึ่งหรือสองสัปดาห์ก่อนการส่องกล้องตรวจลำไส้ใหญ่อีกครั้งให้ปรึกษาแพทย์ของคุณอีกครั้งหากคุณกำลังใช้แอสไพรินเนื่องจากโรคหัวใจหรือเพื่อลด ความเสี่ยงของหัวใจวาย
วิตามินและผลิตภัณฑ์เสริมอาหารบางชนิดอาจเพิ่มเวลาในการตกเลือด อย่าลืมพูดคุยไม่เพียง แต่ยาที่ต้องสั่งโดยแพทย์เท่านั้น แต่ยังมีการเตรียมการอื่น ๆ กับแพทย์ของคุณด้วย
สิ่งที่สวมใส่
คุณจะต้องเปลี่ยนเป็นชุดก่อนทำขั้นตอน แต่การสวมเสื้อผ้าหลวม ๆ สบาย ๆ โดยเฉพาะรอบเอวอาจช่วยให้คุณรู้สึกสบายตัวมากขึ้นในการทำตามขั้นตอนนี้ ควรทิ้งเครื่องประดับไว้ที่บ้านจะดีที่สุด
ค่าใช้จ่ายและประกันสุขภาพ
บริษัท ประกันสุขภาพจะต้องครอบคลุมการตรวจคัดกรองลำไส้ใหญ่ที่ได้รับคำสั่งตามหลักเกณฑ์ หากแพทย์ของคุณแนะนำให้ทำการส่องกล้องตรวจลำไส้เมื่ออายุมากขึ้นหรือบ่อยขึ้นเนื่องจากเงื่อนไขทางการแพทย์คุณอาจต้องได้รับการอนุมัติล่วงหน้า
ค่าใช้จ่ายเฉลี่ยของการส่องกล้องตรวจลำไส้ใหญ่นั้นสูงกว่า 3,000 ดอลลาร์เล็กน้อยและอาจสูงถึง 5,000 ดอลลาร์
มีตัวเลือกการส่องกล้องหลายตัวสำหรับผู้ที่ไม่มีประกันหรือไม่ได้รับการประกันซึ่งรวมถึงโครงการของรัฐโปรแกรมในพื้นที่และความช่วยเหลือที่นำเสนอโดยองค์กรที่ไม่แสวงหาผลกำไรเช่นความช่วยเหลือทางการเงินของ Blue Hope ที่เสนอโดยพันธมิตรมะเร็งลำไส้ใหญ่ ColonoscopyAssist ขององค์กรเป็นโครงการตรวจคัดกรองมะเร็งลำไส้ใหญ่ซึ่งบุคคลทั่วไปสามารถหาค่าใช้จ่ายในการส่องกล้องตรวจลำไส้ใหญ่ในราคา $ 1,075
สิ่งที่ต้องนำมา
คุณควรนำแบบฟอร์มใด ๆ ที่คุณถูกขอให้กรอกและบัตรประกันของคุณในวันที่ทำการทดสอบ นอกจากนี้ยังมีประโยชน์ในการนำนิตยสารหรือหนังสือมาด้วยในกรณีที่คุณต้องรอก่อนขั้นตอน คุณจะถูกขอให้นำคนขับมาด้วย (หรือจัดเตรียมการเดินทาง) เนื่องจากคุณจะไม่สามารถขับรถได้หลังการทดสอบเนื่องจากผลของการดมยาสลบ
ระหว่างการทดสอบ
เมื่อคุณถูกนำกลับไปที่ห้องส่องกล้องคุณจะได้รับการดูแลจากพยาบาลและแพทย์ที่ดำเนินการตามขั้นตอนซึ่งจะเป็นแพทย์ระบบทางเดินอาหารหรือศัลยแพทย์ลำไส้ใหญ่และทวารหนัก
การทดสอบล่วงหน้า
พยาบาลของคุณจะตรวจสอบข้อมูลของคุณยืนยันว่าคุณไม่ได้กินอะไรเลยในชั่วโมงก่อนทำหัตถการและพูดคุยเกี่ยวกับข้อกังวลใด ๆ ที่คุณอาจมี หลังจากที่คุณถอดเสื้อผ้าทั้งหมดและเปลี่ยนเป็นชุดแล้วเธอจะใส่สายฉีดเข้าเส้นเลือดที่แขนของคุณซึ่งจะมีการให้ยาเพื่อทำให้คุณสงบลงในระหว่างขั้นตอน นอกจากนี้เธอยังจะใช้แผ่นบันทึกคลื่นไฟฟ้าหัวใจ (EKG) ที่หน้าอกเพื่อตรวจสอบการเต้นของหัวใจและวางเครื่องวัดความอิ่มตัวของออกซิเจนบนนิ้วของคุณเพื่อตรวจสอบระดับออกซิเจนในเลือดของคุณ
ตลอดการทดสอบ
เมื่อการทดสอบของคุณเริ่มขึ้นพยาบาลของคุณจะช่วยให้คุณนอนตะแคงบนโต๊ะและตรวจสอบให้แน่ใจว่าคุณสบายตัว ยากล่อมประสาทจะได้รับเพื่อช่วยให้คุณผ่อนคลาย การดูแลด้วยการดมยาสลบที่ได้รับการตรวจสอบนี้เรียกอีกอย่างว่า "การนอนหลับยามพลบค่ำ" ซึ่งแตกต่างจากการดมยาสลบแม้ว่าหลาย ๆ คนจะหลับตลอดขั้นตอนนี้ แต่คุณอาจตื่นได้ในบางครั้ง ที่กล่าวมาคุณจะผ่อนคลายมาก
เมื่อคุณรู้สึกสงบอย่างเพียงพอแพทย์จะสอดลำไส้ใหญ่เข้าไปในทวารหนักของคุณและเริ่มพันเกลียวขึ้นผ่านลำไส้ใหญ่ของคุณ เพื่อให้ได้มุมมองที่ชัดเจนขึ้นอากาศบางส่วนอาจถูกสูบผ่านลำไส้ใหญ่เพื่อเปิดทางเดินของลำไส้
หากสังเกตเห็นบริเวณที่ผิดปกติการตรวจชิ้นเนื้อจะดำเนินการโดยใช้เครื่องมือพิเศษบนลำไส้ใหญ่ ในทำนองเดียวกันหากพบโพลิปหรือติ่งเนื้อก็สามารถถอดออกได้โดยใช้ห่วงลวดพิเศษที่ขอบเขต เมื่อขั้นตอนเสร็จสิ้นแพทย์จะถอดลำไส้ใหญ่ออก
แบบทดสอบหลังเรียน
เมื่อขั้นตอนเสร็จสิ้นคุณจะถูกสังเกตในห้องส่องกล้องหรือห้องพักฟื้น คุณอาจตื่นขึ้นมาในไม่ช้าหลังจากทำตามขั้นตอนหรืออาจง่วงนอนในบางครั้ง เนื่องจากยาที่ใช้สำหรับการนอนหลับตอนกลางคืนคนส่วนใหญ่ไม่จำการทดสอบนี้
เมื่อคุณตื่นตัว IV ของคุณจะถูกลบออกและพยาบาลของคุณจะพูดคุยกับคุณและเพื่อนที่ขับรถพาคุณไป (หากคุณนำมาด้วย) ในหลายกรณีผู้คนจะได้รับอาหารบางอย่าง (เช่นแครกเกอร์และน้ำผลไม้) หลังตื่นนอนและก่อนกลับบ้าน
จากนั้นตัวอย่างใด ๆ ที่ถูกเก็บรวบรวมจะถูกส่งไปยังพยาธิแพทย์เพื่อทำการประเมิน
หลังการทดสอบ
คุณอาจรู้สึกง่วงซึมใน 24 ชั่วโมงแรกและไม่ควรขับรถหรือใช้เครื่องจักรในช่วงเวลานี้ เนื่องจากผลกระทบชั่วคราวของการระงับความรู้สึกต่อความจำจึงขอแนะนำให้ผู้คนหลีกเลี่ยงการตัดสินใจที่สำคัญในช่วงเวลานี้
คุณควรหลีกเลี่ยงกิจกรรมที่ต้องออกแรงมากหรือการยกของหนักเป็นเวลาหลายวันหลังการทดสอบ แต่จะสามารถกลับมาทำกิจกรรมประจำวันตามปกติได้โดยคำนึงถึงข้อควรพิจารณาข้างต้น คุณจะสามารถกลับมารับประทานอาหารตามปกติได้
การจัดการผลข้างเคียง
เนื่องจากคุณอาจมีอาการตะคริวในช่องท้องคุณจึงต้องอยู่ใกล้ห้องน้ำ บ่อยครั้งอาการตะคริวจะดีขึ้นเมื่อคุณผ่านแก๊ส คุณอาจสังเกตเห็นอาการปวดเล็กน้อยบริเวณที่วาง IV ของคุณ การวางแพ็คอุ่นไว้ในบริเวณนี้อาจช่วยบรรเทาความรู้สึกไม่สบายได้
ควรโทรหาแพทย์เมื่อใด
คุณควรโทรหาแพทย์ทันทีหากคุณพบว่ามีเลือดออกทางทวารหนักในระดับปานกลางถึงหนัก (การพบเพียงเล็กน้อยเป็นเรื่องปกติโดยเฉพาะอย่างยิ่งถ้าเอาติ่งเนื้อออก) รู้สึกเป็นลมหรือเวียนศีรษะหายใจไม่ออกหรือเจ็บหน้าอกหรือใจสั่น นอกจากนี้คุณควรติดต่อแพทย์ของคุณหากคุณมีอาการบวมที่ขาคลื่นไส้อาเจียนปวดท้องหรือเป็นตะคริวมีไข้หรือหนาวสั่นหรือรู้สึกว่ามีบางอย่างไม่ถูกต้อง
โดยเฉพาะอย่างยิ่งอาการปวดท้อง (มักรุนแรง) มีไข้และหนาวสั่นและ / หรือคลื่นไส้อาเจียนอาจเป็นอาการของการเจาะ ในขณะที่อาจมีการสังเกตรอยปรุทันทีหลังจากหรือระหว่างขั้นตอน แต่อาจไม่พบรอยปรุภายในหนึ่งสัปดาห์ต่อมา การรักษาอาจเกี่ยวข้องกับการพักลำไส้ แต่อาจเกี่ยวข้องกับการซ่อมแซมโดยการส่องกล้อง (การซ่อมแซมโดยการส่องกล้องลำไส้ใหญ่) หรือการผ่าตัด (โดยเฉพาะการเจาะขนาดใหญ่)
อาการของ Postpolypectomy syndrome ได้แก่ ไข้ปวดท้องและจำนวนเม็ดเลือดขาวสูงขึ้นและอาจเข้าใจผิดว่าเป็นการเจาะทะลุได้ง่าย การรักษารวมถึงการให้ของเหลวทางหลอดเลือดดำและยาปฏิชีวนะแม้ว่าในบางกรณีจะเกิดขึ้นน้อยมาก (เมื่อแผลไหม้ขยายไปจนเต็มความหนาของลำไส้ใหญ่) อาจมีการเจาะทะลุเนื่องจากการสลายตัวของเนื้อเยื่อ
เมื่อพิจารณาถึงความเสี่ยงสิ่งสำคัญคืออย่าละเลยอาการเหล่านี้
การตีความผลลัพธ์
แพทย์บางคนจะพูดถึงผลลัพธ์ของคุณหลังจากขั้นตอนของคุณในขณะที่คนอื่น ๆ จะส่งสำเนารายงานไปยังแพทย์ดูแลหลักของคุณซึ่งจะแบ่งปันข้อมูลกับคุณ แม้ว่าแพทย์ที่ทำการทดสอบจะพูดถึงผลลัพธ์ของคุณคุณควรปรึกษาแพทย์หลักของคุณเพื่อยืนยันความเข้าใจของคุณเนื่องจากหลาย ๆ คนกำลังทำตามขั้นตอนนี้
หากคุณไม่ได้รับผลลัพธ์ภายในสองสามวันโปรดโทรติดต่อแพทย์ของคุณ อย่าคิดว่าผลลัพธ์ของคุณเป็นเรื่องปกติหากคุณไม่ได้ยินอะไรเลย
แพทย์ของคุณจะแจ้งให้คุณทราบว่าการทดสอบของคุณเป็นไปในเชิงบวกหรือลบและหากเป็นบวกสิ่งที่ค้นพบคืออะไรเช่นการปรากฏตัวของแผล (แผลเปิด) บริเวณที่มีการอักเสบรูขุมขนติ่งเนื้อหรือมะเร็ง
หากพบและนำติ่งเนื้อออกหรือหากตรวจชิ้นเนื้อบริเวณอื่นจะมีการขอให้นักพยาธิวิทยาตรวจดูความผิดปกติเพื่อตรวจสอบว่าเป็นมะเร็งหรือไม่หรือในกรณีของโพลิปจะพบโพลิปชนิดใดและถ้าเป็น ก่อนเป็นมะเร็งหรือไม่ ผลลัพธ์เหล่านี้อาจใช้ไม่ได้เป็นเวลาหลายวัน
ติดตาม
หากการส่องกล้องลำไส้ของคุณเป็นปกติอย่างสมบูรณ์ และคุณมีความเสี่ยงโดยเฉลี่ยในการเป็นมะเร็งลำไส้ใหญ่โดยทั่วไปจะแนะนำให้ทำการทดสอบติดตามผลใน 10 ปีหากคุณมีประวัติของติ่งเนื้อคุณอาจต้องพบในห้าปีแทน แนะนำให้ติดตามผลในหนึ่งปีอย่างไรก็ตามหากการตรวจไม่สมบูรณ์เนื่องจากมีอุจจาระตกค้างในลำไส้ใหญ่ สำหรับผู้ที่มีปัจจัยเสี่ยงอื่น ๆ สำหรับมะเร็งลำไส้ใหญ่หรือภาวะลำไส้ใหญ่อาจแนะนำให้ทำการตรวจก่อนหน้านี้
หากการทดสอบของคุณผิดปกติการติดตามผลจะขึ้นอยู่กับผลการทดสอบ หากพบและถอดโพลิปมะเร็งก่อนกำหนดมักแนะนำให้ทำการทดสอบซ้ำในห้าปี แต่ควรทำซ้ำก่อนหน้านี้หากโพลิปมีเส้นผ่านศูนย์กลางมากกว่าหนึ่งเซนติเมตร (ประมาณครึ่งนิ้ว) ถ้าพบมากกว่าสองติ่ง หรือหากถือว่าติ่งเนื้อนั้นมีความเสี่ยงสูง (ติ่งเนื้อก่อนมะเร็งทั้งหมดไม่เหมือนกัน)
หากพบหลักฐานของมะเร็งลำไส้จะทำการทดสอบเพื่อวินิจฉัยเพิ่มเติมและระยะของมะเร็งลำไส้ใหญ่เพื่อกำหนดการรักษาที่เหมาะสม
เงื่อนไขทางการแพทย์อื่น ๆ สามารถพบได้ในระหว่างการส่องกล้องลำไส้เช่นกันและการติดตามผลและการทดสอบเพิ่มเติมจะขึ้นอยู่กับเงื่อนไขเฉพาะ
คำจาก Verywell
เป็นเรื่องจริงที่การส่องกล้องลำไส้ไม่ใช่สิ่งที่ใคร ๆ จะมองว่า "สนุก" อย่างไรก็ตามเป็นการทดสอบวินิจฉัยที่มีประโยชน์อย่างเหลือเชื่อ หากไม่มีผู้คนจำนวนมากขึ้นก็จะพัฒนาและ / หรือเสียชีวิตจากมะเร็งลำไส้ใหญ่ นอกจากนี้ผู้ที่เป็นโรคทางเดินอาหารอื่น ๆ อาจไม่ได้รับการวินิจฉัยที่ถูกต้องหรือการรักษาที่มีประสิทธิภาพ การส่องกล้องตรวจลำไส้ใหญ่เป็นการทดสอบที่คุ้มค่าเมื่อแนะนำ คนส่วนใหญ่แปลกใจว่าง่ายแค่ไหนและเมื่อใช้ในการตรวจคัดกรองมะเร็งลำไส้อาจไม่จำเป็นต้องตรวจซ้ำเป็นเวลา 10 ปี