
เนื้อหา
Toxic shock syndrome (TSS) เป็นภาวะแทรกซ้อนที่หายาก แต่อาจเป็นอันตรายถึงชีวิตของการติดเชื้อที่เกิดจาก Streptococcusและเชื้อแบคทีเรีย Staphylococcus อาการเริ่มแรกคือมีไข้และผื่นซึ่งมักจะเริ่มมีอาการอย่างรวดเร็วและต้องได้รับการดูแลจากแพทย์ทันทีในขณะที่อาการช็อกจากพิษมักเกี่ยวข้องกับการใช้ผ้าอนามัยแบบสอด แต่ภาวะนี้ไม่ได้ขึ้นอยู่กับการมีประจำเดือนซึ่งหมายความว่าไม่ได้เกิดขึ้นกับผู้ที่มีประจำเดือนเท่านั้น เกิดในผู้ชายผู้หญิงและเด็กทุกวัย
อาการ
Toxic shock syndrome เป็นภาวะแทรกซ้อนที่อาจเกิดขึ้นจากการติดเชื้อ Streptococcus และ Staphylococcus อาการของโรคช็อกจากพิษจะเกิดขึ้นเมื่อแบคทีเรียเริ่มปล่อยสารพิษออกจากร่างกาย (เรียกว่า toxic shock syndrome toxin 1 หรือ TSST-1)
ระบบภูมิคุ้มกันมีการตอบสนองที่สำคัญต่อสารพิษโดยการปล่อยเซลล์ภูมิคุ้มกันที่เรียกว่าไซโตไคน์ ในขณะที่การตอบสนองนี้ (บางครั้งเรียกว่าพายุไซโตไคน์) มีจุดมุ่งหมายเพื่อเอาชนะสารพิษและช่วยป้องกันไม่ให้การติดเชื้อแพร่กระจายไปทั่วร่างกายและทำให้คนตกใจ
อาการและอาการแสดงของ TSS มีหลายประการ อาการยังขึ้นอยู่กับชนิดของแบคทีเรียที่รับผิดชอบการติดเชื้อ นอกจากนี้บุคคลอาจพบอาการเฉพาะที่เกี่ยวข้องกับสภาพที่เป็นมาก่อนหรือเป็นปัจจัยพื้นฐานที่นำไปสู่กรณีของ TSS เช่นโรคปอดบวมหรือการติดเชื้อในกระดูก (osteomyelitis)
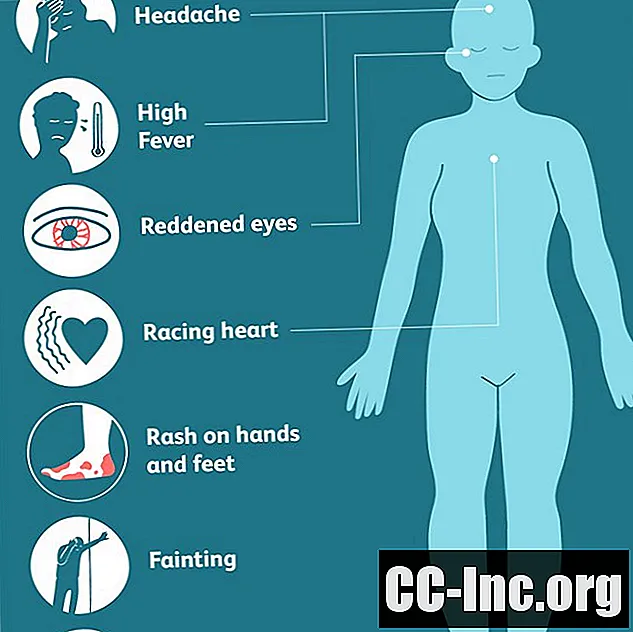
อาการของโรคช็อกจากสารพิษมักเกิดขึ้นอย่างกะทันหันและรวมถึง:
- ไข้สูง (102 องศาฟาเรนไฮต์)
- ผื่นที่ดูเหมือนผิวไหม้โดยเฉพาะที่มือและด้านล่างของเท้า
- ความดันโลหิตต่ำ (ความดันเลือดต่ำ)
- เป็นลม
- ดวงตาที่ระคายเคืองอักเสบและแดง
- หัวใจเต้นเร็ว (อิศวร)
- ความสับสนหรือสับสน
- ปวดหัว
- หายใจลำบาก (หายใจลำบาก) หรือหายใจเร็วซึ่งอาจเป็นสัญญาณของกลุ่มอาการหายใจลำบากในผู้ใหญ่ (ARDS)
- ชัก
- ระบบทางเดินอาหารอารมณ์เสีย (คลื่นไส้อาเจียนท้องเสีย)
- ความอ่อนแออ่อนเพลียปวดกล้ามเนื้อหนาวสั่นเจ็บคอหรืออาการคล้ายไข้หวัดใหญ่อื่น ๆ
อาการช็อกที่เป็นพิษเนื่องจากแบคทีเรียสเตรปโตคอคคัสไม่ได้รวมถึงผื่นที่เกิดจากการติดเชื้อที่เกิดจากเชื้อแบคทีเรีย Staphylococcal เสมอไป การติดเชื้อจากแบคทีเรีย Staphylococcal มักเกี่ยวข้องกับการใช้ผ้าอนามัยแบบสอดในขณะที่กลุ่มอาการช็อกจากพิษที่เกิดจากแบคทีเรียสเตรปโตคอคคัสมักเชื่อมโยงกับการติดเชื้อที่ผิวหนัง
เมื่อบุคคลพัฒนา TSS อันเป็นผลมาจากการบาดเจ็บหรือหลังการผ่าตัดอาจมีสัญญาณของการติดเชื้อที่มองเห็นได้ที่บาดแผล ซึ่งอาจรวมถึงความเจ็บปวดรอยแดงบวมและมีหนอง (หนอง)
Toxic shock syndrome เป็นการติดเชื้อที่คุกคามถึงชีวิตและต้องได้รับการดูแลจากแพทย์ทันที หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาอาจทำให้ช็อกโคม่าอวัยวะเสียหายถาวรและเสียชีวิตได้
ในขณะที่อาการของโรคช็อกจากสารพิษสามารถเกิดขึ้นได้ในสภาวะที่ร้ายแรงน้อยกว่า แต่ก็มีบางสถานการณ์ที่อาจทำให้บุคคลเสี่ยงต่อการติดเชื้อที่เป็นสาเหตุได้มากขึ้น บุคคลอาจมี TSS หากอาการเหล่านี้เกิดขึ้นอย่างกะทันหันและดำเนินไปอย่างรวดเร็วและหากบุคคลนั้นมีอาการดังต่อไปนี้:
- การมีประจำเดือนและการใช้ผ้าอนามัยแบบสอดหรือผลิตภัณฑ์เกี่ยวกับประจำเดือนอื่น ๆ
- การใช้ผลิตภัณฑ์คุมกำเนิดที่สอดเข้าไปในช่องคลอดเช่นไดอะแฟรม
- การฟื้นตัวจากการผ่าตัดหรือขั้นตอนทางการแพทย์โดยเฉพาะอย่างยิ่งสิ่งที่ต้องมีการ "บรรจุ" เช่นการผ่าตัดเสริมจมูก (คือเมื่อผ้าก๊อซหรือผ้าฝ้ายบรรจุอยู่ในโพรงจมูก)
- ได้ให้กำเนิดแท้งหรือแท้ง
- มีแผลเปิดการบาดเจ็บหรือแมลงกัดต่อย
- ป่วยด้วยการติดเชื้อไวรัสเช่นอีสุกอีใสหรือไข้หวัดใหญ่
สิ่งสำคัญคือต้องสังเกตว่าคนที่เคยเป็นโรคช็อกจากพิษมาก่อนมีความเสี่ยงเพิ่มขึ้นที่จะได้รับอีกครั้ง
สาเหตุ
เมื่ออยู่ภายในร่างกายแบคทีเรียสเตรปโตคอคคัสและสตาฟิโลคอคคัสจะเริ่มสร้างสารพิษออกมา เมื่อสารพิษถูกปล่อยเข้าสู่ร่างกายการตอบสนองตามปกติของระบบภูมิคุ้มกันคือการต่อสู้กับสารพิษเหล่านี้ อย่างไรก็ตามสารพิษที่ปล่อยออกมาจากแบคทีเรีย Streptococcal และ Staphylococcal ทำให้ระบบภูมิคุ้มกันทำงานมากเกินไป
การตอบสนองต่อการอักเสบที่เกิดขึ้นทั่วทั้งร่างกายบางครั้งเรียกว่าพายุไซโตไคน์เนื่องจากการหลั่งเม็ดเลือดขาวชนิดต่างๆ (ซึ่งผลิตไซโตไคน์อักเสบ) เข้าสู่ร่างกายเพื่อต่อสู้กับการติดเชื้อ
การตอบสนองภูมิคุ้มกันของร่างกายมากเกินไปจะนำไปสู่อาการของภาวะช็อกจากสารพิษ หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาการตอบสนองจะครอบงำร่างกายจนถึงขั้นที่อวัยวะหลายระบบล้มเหลวและถึงขั้นเสียชีวิตได้
อาการช็อกจากพิษมักเชื่อมโยงกับการใช้ผ้าอนามัยแบบสอดในผู้ที่มีประจำเดือน แต่กรณีแรกของอาการที่อธิบายไว้ในปี 1970 เกิดขึ้นในเด็ก วันนี้ในขณะที่กลุ่มอาการช็อกที่เป็นพิษส่วนใหญ่เกิดขึ้นในผู้หญิงประมาณครึ่งหนึ่งเกิดขึ้นในคนที่ไม่มีประจำเดือน (TSS ที่ไม่ใช่ประจำเดือน) ในความเป็นจริงประมาณ 25 เปอร์เซ็นต์ของกรณีที่ไม่เกี่ยวข้องกับการมีประจำเดือนเกิดขึ้นในผู้ชาย
การไหลบ่าเข้ามาของกรณี TSS ที่เกิดขึ้นในสตรีที่มีประจำเดือนนั้นเชื่อมโยงกับผ้าอนามัยชนิดพิเศษที่ดูดซับได้ดีซึ่งได้ถูกนำออกจากตลาด
การใช้ผ้าอนามัยแบบสอดไม่ก่อให้เกิดอาการช็อกจากพิษ อย่างไรก็ตามการใช้ผ้าอนามัยแบบสอด (โดยเฉพาะอย่างยิ่งหากไม่เปลี่ยนเป็นระยะเวลานาน) เป็นปัจจัยเสี่ยงที่ระบุในการติดเชื้อ Staphylococcal ซึ่งอาจนำไปสู่ TSS
การติดเชื้อสเตรปโทคอกคัสที่อาจส่งผลให้เกิดอาการช็อกจากสารพิษมักเกิดขึ้นกับผู้ที่มีสุขภาพแข็งแรง แต่กำลังฟื้นตัวจากขั้นตอนทางการแพทย์การบาดเจ็บหรือการเจ็บป่วยจากไวรัส ผู้ที่เป็นโรคสเตรปโตคอคคัส TSS ยังมีความเสี่ยงสูงที่จะเกิดภาวะแทรกซ้อนร้ายแรงเช่นโรคพังผืดอักเสบหรือโรคทางเดินหายใจเฉียบพลัน
การวินิจฉัย
ผู้ชายผู้หญิงและเด็กทุกวัยสามารถเกิดอาการช็อกจากสารพิษได้ มักเกิดขึ้นกับผู้ที่อาศัยอยู่ในประเทศที่พัฒนาแล้ว ในสหรัฐอเมริกากลุ่มอาการช็อกจากพิษที่เกิดจากแบคทีเรียสเตรปโตคอคคัสเกิดขึ้นในประมาณ 3 ต่อ 100,000 คนทุกปี กรณีที่เกิดจากเชื้อแบคทีเรีย Staphylococcal พบได้น้อยโดยเกิดขึ้นประมาณ 0.5 ต่อ 100,000 คนในแต่ละปี
แม้ว่าจะหายาก แต่ภาวะนี้อาจเป็นอันตรายถึงชีวิตได้แม้ในคนที่เคยมีสุขภาพดี ดังนั้นการวินิจฉัยและการรักษาอย่างทันท่วงทีจึงเป็นสิ่งสำคัญ
อาการเริ่มแรกของคนจะขึ้นอยู่กับแบคทีเรียที่ทำให้เกิดการติดเชื้อ โดยทั่วไปหากคน ๆ หนึ่งมีไข้สูงและมีผื่นขึ้นอย่างรวดเร็วและคนนี้เพิ่งคลอดได้รับการผ่าตัดหรือใช้ผ้าอนามัยแบบสอดแพทย์ผู้เชี่ยวชาญจะต้องตรวจสอบโดยเร็วว่าอาการช็อกจากสารพิษเป็นสาเหตุของอาการหรือไม่
เกณฑ์ CDC
เพื่อช่วยให้แพทย์วินิจฉัยได้ทันท่วงทีและเริ่มการรักษาที่เหมาะสมศูนย์ควบคุมและป้องกันโรค (CDC) จึงกำหนดเกณฑ์การวินิจฉัยเพื่อยืนยันกรณีของอาการช็อกจากสารพิษที่เกิดจากเชื้อแบคทีเรีย Staphylococcal
CDC กำหนดเกณฑ์ห้าประการต่อไปนี้เพื่อช่วยในการวินิจฉัยภาวะช็อกจากสารพิษ:
- ไข้ (102.02 ° F หรือ 38.9 ° C)
- ความดันเลือดต่ำ (การอ่านค่าความดันโลหิตซิสโตลิก <90 mmHg)
- ลักษณะเฉพาะคือผื่น "คล้ายผิวไหม้" ที่ฝ่ามือหรือด้านล่างของเท้า
- ผิวหนังลอก (desquamation) หนึ่งถึงสองสัปดาห์หลังจากเริ่มมีผื่น
- การมีส่วนร่วมของระบบอวัยวะตั้งแต่สามระบบขึ้นไป ได้แก่ GI, กล้ามเนื้อและโครงกระดูก, หัวใจและหลอดเลือด, ระบบทางเดินปัสสาวะและไต, ตับ, เลือด, เยื่อเมือกและระบบประสาท
นอกเหนือจากเกณฑ์ข้างต้นแล้วบุคคลยังต้องทดสอบเชิงลบสำหรับเงื่อนไขอื่น ๆ อีกหลายอย่างที่อาจทำให้เกิดอาการคล้ายกัน การตรวจเลือดและการเพาะเชื้อของของเหลวในร่างกายต้องทดสอบผลลบสำหรับแบคทีเรียและการติดเชื้ออื่น ๆ (เช่นโรคหัดและโรคที่เกิดจากเห็บเป็นต้น)
การทดสอบ
เนื่องจากอาการช็อกจากสารพิษเป็นผลมาจากการตอบสนองของระบบภูมิคุ้มกันที่ทำงานมากเกินไปของร่างกายต่อการติดเชื้อจึงไม่มีการทดสอบเฉพาะสำหรับภาวะนี้ การประเมินอาการทางคลินิกและปัจจัยเสี่ยงของผู้ป่วยแทน จะมีการทดสอบหลายครั้งเพื่อยืนยันการติดเชื้อตลอดจนระบุว่าเกิดจากแบคทีเรียสเตรปโตคอคคัสหรือสตาฟิโลคอคคัส
การทดสอบที่แพทย์ผู้เชี่ยวชาญอาจสั่งหากสงสัยว่ามีอาการช็อกจากพิษ ได้แก่ :
- การตรวจเลือดเพื่อประเมินการทำงานของระบบภูมิคุ้มกัน (เช่นดูจำนวนเม็ดเลือดขาว)
- การทดสอบเพื่อประเมินการทำงานของระบบต่างๆของร่างกายที่อาจได้รับผลกระทบเช่นตับไตหรือระบบประสาทส่วนกลาง
- การเพาะเลี้ยงเพื่อค้นหาแบคทีเรีย Streptococcal หรือ Staphylococcal
- การทดสอบภาพเช่น MRI หรือ CT สามารถใช้เพื่อดูว่าบาดแผล (เช่นบริเวณที่ผ่าตัด) ติดเชื้อในเนื้อเยื่ออ่อนหรือไม่
- การทดสอบหรือวัฒนธรรมเฉพาะเพื่อแยกแยะเงื่อนไขและการติดเชื้ออื่น ๆ ที่อาจมีอาการคล้ายกัน (Reye syndrome, gangrene, Measles)
อาจต้องทำการตรวจเลือดและเพาะเชื้อหลายชนิดเพื่อหาแหล่งที่มาและสาเหตุของการติดเชื้อ ตัวอย่างเช่นการตรวจเลือดของบุคคลอาจให้ผลลบต่อแบคทีเรียสเตรปโตคอคคัส แต่การเพาะเชื้อจากบาดแผลที่ผิวหนังอาจเป็นผลดีต่อแบคทีเรียสตาฟิโลคอคคัส
แม้ว่ากรณีของ TSS จะถือว่า "น่าจะเป็น" (หมายความว่าเป็นไปตามเกณฑ์การวินิจฉัยทั้งหมดยกเว้นเกณฑ์เดียว) แต่ยังไม่ได้รับการ "ยืนยัน" ตามเกณฑ์ CDC แต่จำเป็นต้องมีการแทรกแซงทางการแพทย์เพื่อป้องกันภาวะแทรกซ้อนที่อาจเป็นอันตรายถึงชีวิต
ผู้ที่มีกรณีที่เป็นไปได้หรือได้รับการยืนยันว่าเป็นโรคช็อกจากสารพิษจำเป็นต้องได้รับการตรวจสอบและรักษาทางการแพทย์อย่างเร่งด่วนและบ่อยครั้ง
ส่วนใหญ่มักจะต้องเข้ารับการรักษาในโรงพยาบาลและอาจใช้เวลาอยู่ในห้องผู้ป่วยหนัก (ICU)
การรักษา
ในขณะที่อาการช็อกจากพิษเป็นเรื่องผิดปกติการวินิจฉัยที่ถูกต้องและทันท่วงทีรวมถึงการรักษาอย่างทันท่วงทีเป็นสิ่งสำคัญมากซึ่งอาจใช้เวลาระหว่างสองสามชั่วโมงถึงสองสามวันเพื่อให้ภาวะนี้กลายเป็นอันตรายถึงชีวิต คนส่วนใหญ่ที่มีอาการจะต้องเข้ารับการรักษาในโรงพยาบาลเพื่อรับการรักษาอย่างเข้มข้นและการติดตามทางการแพทย์
แพทย์ผู้เชี่ยวชาญจะต้องตรวจสอบสาเหตุและแหล่งที่มาของการติดเชื้อที่นำไปสู่การพัฒนาของภาวะช็อกจากสารพิษเพื่อให้มั่นใจได้ว่าจะได้รับการรักษาที่เหมาะสม หากพิจารณาแล้วว่าการติดเชื้อเป็นสิ่งที่สามารถกำจัดออกได้ (เช่นผ้าอนามัยแบบสอด) การแทรกแซงแรกคือการกำจัดแหล่งที่มา
ยาปฏิชีวนะในวงกว้างซึ่งอาจจำเป็นต้องได้รับทางหลอดเลือดดำเป็นการรักษามาตรฐานสำหรับกลุ่มอาการช็อกจากสารพิษ
ยาปฏิชีวนะที่ใช้ในการรักษา TSS
- แวนโคไมซิน
- คลินดามัยซิน
- เพนิซิลลิน
อย่างไรก็ตามยาที่ใช้จะขึ้นอยู่กับแบคทีเรียที่เป็นสาเหตุของการติดเชื้อและตำแหน่งของการติดเชื้อ ตัวอย่างเช่นยาเช่น oritavancin (Orbactiv) ได้รับการอนุมัติโดยเฉพาะจาก FDA เพื่อรักษาการติดเชื้อแบคทีเรียในบาดแผลที่ผิวหนัง
แบคทีเรียบางชนิดมีความต้านทานต่อยาปฏิชีวนะมากขึ้นดังนั้นอาจจำเป็นต้องใช้ยาหลายตัวเพื่อรักษาอาการติดเชื้ออย่างเพียงพอและป้องกันภาวะแทรกซ้อนจากภาวะช็อกจากสารพิษ ผู้คนมักจะต้องได้รับการบำบัดมาตรฐานซึ่งใช้เวลาเจ็ดถึง 14 วัน อาจต้องใช้การรักษาอีกต่อไปหรือการรักษาเพิ่มเติมขึ้นอยู่กับความรุนแรงของการติดเชื้อและภาวะแทรกซ้อนที่เกิดขึ้นหรือไม่
ในขณะที่พวกเขากำลังได้รับการรักษาสำหรับการติดเชื้อพื้นฐานผู้ที่เข้ารับการรักษาในโรงพยาบาลด้วย TSS อาจได้รับมาตรการสนับสนุนเพื่อช่วยในอาการต่างๆเช่นความเจ็บปวดและการคายน้ำ การแทรกแซงเหล่านี้อาจรวมถึง:
- ของเหลว IV และการเติมอิเล็กโทรไลต์
- ยาเพื่อช่วยในการปวดและไม่สบายตัว
- ยาลดความอ้วนเพื่อช่วยควบคุมอาการคลื่นไส้อาเจียน
- การรักษาบาดแผลใด ๆ ที่มีอยู่ (เช่นการกำจัดขนหรือการทำความสะอาด)
ผู้ป่วยยังมีความเสี่ยงที่จะเข้าสู่ภาวะช็อกโดยเฉพาะอย่างยิ่งในขณะที่พวกเขาได้รับของเหลวทางหลอดเลือดในระหว่างการรักษา ดังนั้นแพทย์ผู้เชี่ยวชาญอาจสั่งยาบางชนิดเพื่อช่วยควบคุมความดันโลหิต (vasopressors)
เมื่อคน ๆ หนึ่งมีอาการช็อกจากสารพิษแล้วพวกเขาก็มีความเสี่ยงที่จะกลับมาเป็นซ้ำอีก ดังนั้นผู้ที่มีประจำเดือนและใช้ผ้าอนามัยแบบสอดถ้วยประจำเดือนหรืออุปกรณ์อื่น ๆ ที่สอดเข้าไปในช่องคลอดเมื่อมีอาการจะได้รับการแนะนำให้หลีกเลี่ยงการใช้ผลิตภัณฑ์เหล่านี้
ไม่มีวัคซีนหรือการรักษาเฉพาะที่จะป้องกันอาการช็อกจากพิษได้ แนวทางป้องกันที่ดีที่สุดคือหลีกเลี่ยงความเสี่ยงที่ทราบแล้วว่าจะเกิดภาวะนี้ คำแนะนำที่เป็นประโยชน์เพื่อหลีกเลี่ยง TSS ได้แก่ :
- ผู้ที่มีประจำเดือนควรเปลี่ยนผ้าอนามัยแบบสอดบ่อยๆและไม่ใช้พันธุ์ที่ดูดซับได้ดี
- รักษาอุปกรณ์ที่สอดเข้าไปในช่องคลอดให้สะอาด (เช่นฝาครอบปากมดลูกไดอะแฟรมและวงแหวนคุมกำเนิด)
- ปฏิบัติตามสุขอนามัยและการดูแลบาดแผลที่เหมาะสมหลังการผ่าตัดหรือขั้นตอนทางการแพทย์
- ตระหนักถึงสัญญาณและอาการที่อาจเกิดขึ้นของ TSS เมื่อฟื้นตัวจากการคลอดบุตรการแท้งบุตรหรือขั้นตอนการทำแท้ง
- การรับรู้และการรักษาอย่างทันท่วงทีสำหรับภาวะแทรกซ้อนหลังการติดเชื้อในเด็กที่อาจเกิดขึ้นหลังการเจ็บป่วยเช่นอีสุกอีใส
ด้วยการวินิจฉัยและการรักษาที่เหมาะสมคนส่วนใหญ่จะหายจากอาการช็อกจากสารพิษในไม่กี่สัปดาห์ อย่างไรก็ตามหากไม่ได้รับการวินิจฉัยและรักษาอาการอย่างรวดเร็วกลุ่มอาการช็อกจากพิษอาจถึงแก่ชีวิตได้ในเวลาเพียงไม่กี่วัน กรณีของอาการช็อกจากสารพิษที่เกิดจากแบคทีเรียสเตรปโตคอคคัสอาจมีอัตราการเสียชีวิตมากกว่า 50 เปอร์เซ็นต์
คำจาก Verywell
Toxic shock syndrome เป็นภาวะแทรกซ้อนที่หายาก แต่อาจทำให้เสียชีวิตได้ อาการเริ่มแรกของไข้และผื่นมักจะเริ่มมีอาการอย่างรวดเร็วและต้องได้รับการดูแลจากแพทย์ทันทีรวมถึงการให้ยาปฏิชีวนะทางหลอดเลือดดำและการเข้ารับการรักษาในโรงพยาบาลในห้องไอซียู ภาวะนี้ไม่ได้ขึ้นอยู่กับประจำเดือนและเกิดในผู้ชายผู้หญิงและเด็กทุกวัย เมื่อบุคคลมี TSS แล้วพวกเขามีความเสี่ยงที่จะพัฒนาอีกครั้ง แม้ว่าจะไม่มีวัคซีนหรือการรักษาเฉพาะที่ป้องกันภาวะนี้ แต่ผู้คนสามารถลดโอกาสในการติดเชื้อได้โดยการหลีกเลี่ยงปัจจัยเสี่ยงที่ทราบและตระหนักถึงสัญญาณและอาการเพื่อให้คุณสามารถเข้ารับการรักษาได้ทันทีหากจำเป็น
วิธีลดความเสี่ยงจากภาวะช็อกจากสารพิษ