
เนื้อหา
- มะเร็งเต้านมจากกรรมพันธุ์
- การกลายพันธุ์ของยีนที่ไม่ใช่ BRCA
- มะเร็งเต้านมและการทดสอบทางพันธุกรรม
- สนับสนุนมะเร็งเต้านมจากกรรมพันธุ์
นอกเหนือจากการกลายพันธุ์ของยีน BRCA1 และ BRCA2 แล้วบางส่วนยังรวมถึงการกลายพันธุ์ใน ATM, PALB2, PTEN, CDH1, CHEK2, TP53, STK11, PMS2 และอื่น ๆ มาดูกันว่าการกลายพันธุ์ที่ไม่ใช่ BRCA1 / BRCA2 มีความสำคัญอย่างไรในมะเร็งเต้านมในครอบครัวและลักษณะบางประการของการกลายพันธุ์ที่พบบ่อยกว่า
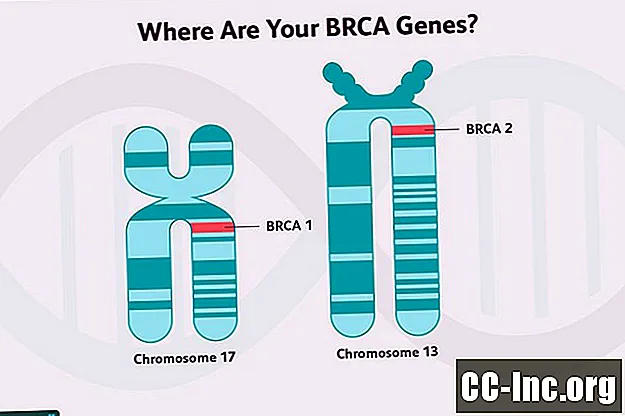
มะเร็งเต้านมจากกรรมพันธุ์
ปัจจุบันคิดว่ามะเร็งเต้านมร้อยละ 5 ถึง 10 เป็นพันธุกรรมหรือครอบครัว (แม้ว่าตัวเลขนี้อาจเปลี่ยนแปลงไปเมื่อเราเรียนรู้เพิ่มเติม) แต่มะเร็งเหล่านี้ไม่ทั้งหมดเกิดจากการกลายพันธุ์ของ BRCA
มากที่สุดร้อยละ 29 (และน่าจะน้อยกว่ามาก) มะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรมจะทดสอบในเชิงบวกสำหรับการกลายพันธุ์ของยีน BRCA1 หรือ BRCA2 และหลายคนกำลังทำการทดสอบการเปลี่ยนแปลงทางพันธุกรรมอื่น ๆ ที่เป็นที่รู้จัก
เนื่องจากวิทยาศาสตร์ที่อยู่เบื้องหลังมะเร็งทางพันธุกรรมเป็นสิ่งที่กระตุ้นให้เกิดความวิตกกังวลมากไม่ควรพูดถึงความสับสนและไม่สมบูรณ์การเริ่มต้นด้วยการพูดคุยเกี่ยวกับชีววิทยาของการกลายพันธุ์ของยีนจึงเป็นประโยชน์และการเปลี่ยนแปลงของดีเอ็นเอมีบทบาทอย่างไรในการพัฒนามะเร็ง
การสืบทอดและการกลายพันธุ์ของยีนที่ได้มา
เมื่อพูดถึงการกลายพันธุ์สิ่งสำคัญคือต้องแยกแยะระหว่างการกลายพันธุ์ของยีนที่สืบทอดและได้มา
การกลายพันธุ์ของยีนที่ได้มาหรือร่างกายได้รับความสนใจอย่างมากในช่วงไม่กี่ปีที่ผ่านมาเนื่องจากการกลายพันธุ์เหล่านี้ทำให้เกิดการเปลี่ยนแปลงที่ผลักดันการเติบโตของมะเร็ง การบำบัดแบบกำหนดเป้าหมายยาที่กำหนดเป้าหมายไปยังเส้นทางเฉพาะที่เกี่ยวข้องกับการเปลี่ยนแปลงเหล่านี้ได้ปรับปรุงการรักษามะเร็งบางชนิดเช่นมะเร็งปอดอย่างมีนัยสำคัญ
อย่างไรก็ตามการกลายพันธุ์ที่ได้มานั้นไม่ได้เกิดขึ้นตั้งแต่แรกเกิด แต่จะเกิดขึ้นได้ทุกเมื่อหลังคลอดในกระบวนการที่เซลล์กลายเป็นเซลล์มะเร็ง การกลายพันธุ์เหล่านี้มีผลต่อเซลล์บางส่วนในร่างกายเท่านั้น พวกมันไม่ได้รับการถ่ายทอดมาจากพ่อแม่ แต่ "ได้มา" เนื่องจากดีเอ็นเอในเซลล์ได้รับความเสียหายจากสิ่งแวดล้อมหรือเป็นผลมาจากกระบวนการเผาผลาญตามปกติของร่างกาย
ในทางกลับกันการกลายพันธุ์ทางพันธุกรรมหรือสายพันธุ์เป็นการเปลี่ยนแปลงทางพันธุกรรมที่คนเราเกิดมาและถ่ายทอดมาจากพ่อแม่คนใดคนหนึ่งหรือทั้งสองฝ่าย การกลายพันธุ์เหล่านี้ส่งผลต่อเซลล์ทั้งหมดของร่างกาย เป็นการกลายพันธุ์ที่ถ่ายทอดทางพันธุกรรมเหล่านี้ (และการเปลี่ยนแปลงทางพันธุกรรมอื่น ๆ ) ที่สามารถเพิ่มโอกาสที่บุคคลจะเป็นมะเร็งและเป็นสาเหตุของมะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรมหรือจากครอบครัว
การถ่ายทอดทางพันธุกรรม (สายพันธุ์) กับการกลายพันธุ์ของยีนที่ได้มา (โซมาติก)การกลายพันธุ์ของยีนทางพันธุกรรมเพิ่มความเสี่ยงมะเร็งได้อย่างไร
หลายคนสงสัยว่ายีนที่ผิดปกติหรือการรวมกันของยีนสามารถนำไปสู่มะเร็งเต้านมได้อย่างไรและการอภิปรายสั้น ๆ เกี่ยวกับชีววิทยาจะเป็นประโยชน์ในการทำความเข้าใจคำถามต่างๆเช่นทำไมทุกคนที่มีการกลายพันธุ์เหล่านี้จึงไม่เป็นมะเร็ง
DNA ของเราคือพิมพ์เขียวหรือรหัสที่ใช้ในการผลิตโปรตีน เมื่อแผนที่หรือรหัสผิด (เช่น "ตัวอักษร" ในยีนหนึ่ง ๆ ) จะทำให้ทิศทางการสังเคราะห์โปรตีนผิดไป โปรตีนที่ผิดปกติจะไม่สามารถทำงานได้ตามปกติ การกลายพันธุ์ของยีนไม่ใช่ทั้งหมดที่เพิ่มความเสี่ยงต่อการเป็นมะเร็งและในความเป็นจริงส่วนใหญ่ไม่ การกลายพันธุ์ของยีนที่ทำให้เกิดการเติบโตและการแบ่งตัวของเซลล์หรือ "การกลายพันธุ์ของคนขับ" เป็นสิ่งที่ผลักดันการเติบโตของมะเร็ง มียีนหลัก 2 ประเภทที่เมื่อกลายพันธุ์แล้วสามารถนำไปสู่การเติบโตที่ไม่สามารถควบคุมได้ซึ่งเรียกว่ามะเร็ง ได้แก่ ยีนก่อมะเร็งและยีนต้านเนื้องอก
ยีนหลายตัวที่เกี่ยวข้องกับความเสี่ยงมะเร็งเต้านมที่สูงขึ้น ได้แก่ ยีนต้านเนื้องอก ยีนเหล่านี้เป็นรหัสสำหรับโปรตีนที่ทำหน้าที่ซ่อมแซมความเสียหายของ DNA ในเซลล์ (ความเสียหายจากสารพิษในสิ่งแวดล้อมหรือกระบวนการเผาผลาญตามปกติในเซลล์) ทำหน้าที่กำจัดเซลล์ที่ไม่สามารถซ่อมแซมได้หรือควบคุมการเจริญเติบโตด้วยวิธีอื่น ยีน BRCA1 และ BRCA2 เป็นยีนต้านเนื้องอก
ยีนเหล่านี้จำนวนมากเป็นยีนถอยโดยอัตโนมัติซึ่งหมายความว่าแต่ละคนได้รับยีนหนึ่งสำเนาจากพ่อแม่แต่ละคนและทั้งสองสำเนาจะต้องกลายพันธุ์เพื่อเพิ่มความเสี่ยงต่อมะเร็ง ในทางที่เรียบง่ายนั่นหมายความว่าการรวมกันของปัจจัยทางพันธุกรรมและสิ่งแวดล้อม (การกลายพันธุ์ที่ได้รับในยีนอื่น) จำเป็นต้องทำงานร่วมกันเพื่อส่งผลให้เกิดมะเร็ง โดยปกติแล้วการกลายพันธุ์หลาย ๆ ครั้งจะต้องเกิดขึ้นเพื่อให้เซลล์กลายเป็นเซลล์มะเร็ง
ความหมายของการมีความผิดปกติทางพันธุกรรมต่อมะเร็งการรุกของยีน
การกลายพันธุ์ของยีนหรือการเปลี่ยนแปลงทางพันธุกรรมไม่ใช่ทั้งหมดที่จะเพิ่มความเสี่ยงต่อการเป็นมะเร็งเต้านมในระดับเดียวกันและนี่เป็นแนวคิดที่สำคัญสำหรับทุกคนที่พิจารณาการทดสอบทางพันธุกรรมโดยเฉพาะอย่างยิ่งที่หลาย ๆ คนเคยได้ยินเกี่ยวกับการกลายพันธุ์ของ BRCA ที่มีความเสี่ยงสูงมาก การแทรกซึมของยีนหมายถึงสัดส่วนของผู้ที่มีการกลายพันธุ์ที่จะประสบกับภาวะนี้ (ในกรณีนี้จะเป็นมะเร็งเต้านม)
สำหรับการกลายพันธุ์บางอย่างความเสี่ยงของมะเร็งเต้านมจะสูงมาก สำหรับคนอื่น ๆ ความเสี่ยงอาจเพิ่มขึ้นเพียง 1.5 เท่า นี่เป็นสิ่งสำคัญที่ต้องทำความเข้าใจเมื่อพูดถึงทางเลือกในการป้องกันที่เป็นไปได้
Epigenetics
แนวคิดที่สำคัญอีกประการหนึ่งที่มีความสำคัญในการทำความเข้าใจเกี่ยวกับพันธุกรรมและมะเร็งแม้ว่าจะซับซ้อนเกินกว่าที่จะสำรวจในรายละเอียดที่นี่ก็คือ epigenetics เราได้เรียนรู้ว่าการเปลี่ยนแปลงของดีเอ็นเอที่ไม่เกี่ยวข้องกับการเปลี่ยนแปลงของคู่เบส (นิวคลีโอไทด์) หรือ "ตัวอักษร" ที่เป็นรหัสของโปรตีนอาจมีความสำคัญพอ ๆ กับการพัฒนาของมะเร็ง กล่าวอีกนัยหนึ่งแทนที่จะเป็นการเปลี่ยนแปลงโครงสร้างในกระดูกสันหลังของ DNA อาจมีการเปลี่ยนแปลงระดับโมเลกุลที่เปลี่ยนวิธีอ่านหรือแสดงข้อความ
การกลายพันธุ์ของยีนที่ไม่ใช่ BRCA
การกลายพันธุ์ของยีน BRCA เป็นความผิดปกติทางพันธุกรรมที่รู้จักกันดีที่สุดที่เกี่ยวข้องกับมะเร็งเต้านม แต่เป็นที่ชัดเจนว่ามีผู้หญิงที่มีแนวโน้มที่จะเป็นมะเร็งเต้านมโดยพิจารณาจากประวัติครอบครัวของพวกเขาซึ่งทดสอบในเชิงลบ
การศึกษาในปี 2560 พบว่าการกลายพันธุ์ของ BRCA คิดเป็นเพียง 9 เปอร์เซ็นต์ถึง 29 เปอร์เซ็นต์ของมะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรม แม้ว่าจะทำการทดสอบการกลายพันธุ์ที่รู้จักกันอีก 20 ถึง 40 ครั้ง แต่มีเพียง 4 เปอร์เซ็นต์ถึง 11 เปอร์เซ็นต์ของผู้หญิงที่ทดสอบในเชิงบวก กล่าวอีกนัยหนึ่ง 64 เปอร์เซ็นต์ถึง 86 เปอร์เซ็นต์ของผู้หญิงที่สงสัยว่าเป็นมะเร็งเต้านมทางพันธุกรรมได้รับการทดสอบเชิงลบสำหรับการกลายพันธุ์ของ BRCA และอีก 20 ถึง 40 คน
มะเร็งเต้านมในครอบครัวที่ไม่ใช่ BRCA1 / BRCA2
ความรู้ของเราเกี่ยวกับการกลายพันธุ์ของยีนที่เพิ่มความเสี่ยงมะเร็งเต้านมยังไม่สมบูรณ์ แต่ตอนนี้เรารู้แล้วว่ามีการกลายพันธุ์ของยีนอย่างน้อย 72 ครั้งที่เชื่อมโยงกับมะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรม การกลายพันธุ์เหล่านี้ (และอื่น ๆ ที่ยังไม่ได้ค้นพบ) คิดว่ามีส่วนรับผิดชอบต่อมะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรม 70 เปอร์เซ็นต์ถึง 90 เปอร์เซ็นต์ซึ่งทดสอบผลลบสำหรับการกลายพันธุ์ของยีน BRCA ตัวย่อ BRCAX ได้รับการประกาศเกียรติคุณเพื่ออธิบายการกลายพันธุ์อื่น ๆ เหล่านี้ BRCA1 BRCA2 - มะเร็งเต้านมในครอบครัวที่เกี่ยวข้อง
72 การกลายพันธุ์ทางพันธุกรรมที่เชื่อมโยงกับมะเร็งเต้านมจากกรรมพันธุ์ความผิดปกติทางพันธุกรรมด้านล่างแตกต่างกันไปตามความถี่ปริมาณความเสี่ยงประเภทของมะเร็งเต้านมที่เชื่อมโยงและมะเร็งอื่น ๆ ที่เกี่ยวข้องกับการกลายพันธุ์
มะเร็งเต้านมเหล่านี้ส่วนใหญ่มีลักษณะคล้ายคลึงกัน (เช่นชนิดของมะเร็งสถานะของตัวรับฮอร์โมนเอสโตรเจนและสถานะ HER2) กับมะเร็งเต้านมที่ไม่ถ่ายทอดทางพันธุกรรมหรือเป็นระยะ ๆ แต่มีข้อยกเว้น ตัวอย่างเช่นการกลายพันธุ์บางอย่างมีความเกี่ยวข้องอย่างมากกับมะเร็งเต้านมที่เป็นลบสามเท่ารวมถึงการกลายพันธุ์ใน บาร์ 1, BRCA1, BRCA2, PALB2และRAD51D.
ความแปรปรวนภายในการกลายพันธุ์
ไม่ใช่ทุกคนที่มีการกลายพันธุ์ของยีนต่อไปนี้เหมือนกัน โดยทั่วไปแล้วยีนเหล่านี้จะกลายพันธุ์ได้หลายร้อยวิธี ในบางกรณียีนจะสร้างโปรตีนที่ยับยั้งการเติบโตของเนื้องอก แต่โปรตีนจะทำงานได้ไม่ดีเท่าโปรตีนปกติ ด้วยการกลายพันธุ์อื่น ๆ โปรตีนอาจไม่สามารถผลิตได้เลย
BRCA (บทวิจารณ์สั้น ๆ เพื่อเปรียบเทียบ)
การกลายพันธุ์ของยีน BRCA 1 และการกลายพันธุ์ของยีน BRCA2 มีความสัมพันธ์กับความเสี่ยงที่เพิ่มขึ้นในการเป็นมะเร็งเต้านมเช่นเดียวกับมะเร็งอื่น ๆ แม้ว่าทั้งสองอย่างจะแตกต่างกันบ้างในความเสี่ยงนั้น
โดยเฉลี่ย 72 เปอร์เซ็นต์ของผู้หญิงที่มีการกลายพันธุ์ของ BRCA1 และ 69 เปอร์เซ็นต์ที่มียีน BRCA2 ที่กลายพันธุ์จะเป็นมะเร็งเต้านมเมื่ออายุ 80 ปี
นอกจากนี้มะเร็งเต้านมที่เกี่ยวข้องกับการกลายพันธุ์เหล่านี้อาจแตกต่างกัน มะเร็งเต้านมในผู้หญิงที่มีการกลายพันธุ์ของ BRCA1 มีแนวโน้มที่จะเป็นลบสามเท่าประมาณ 75 เปอร์เซ็นต์เป็นตัวรับเอสโตรเจนที่เป็นลบและมีโอกาสน้อยที่จะเป็น HER2 ในเชิงบวก นอกจากนี้ยังมีแนวโน้มที่จะมีระดับเนื้องอกที่สูงขึ้น มะเร็งเต้านมในสตรีที่มีการกลายพันธุ์ของ BRCA2 ตรงกันข้ามคล้ายกับมะเร็งในสตรีที่ไม่ได้เป็นพาหะของการกลายพันธุ์ของยีน BRCA
เอทีเอ็มยีน (ATM Serine / Threonine Kinase)
รหัสยีน ATM สำหรับโปรตีนที่ช่วยควบคุมอัตราการเติบโตของเซลล์ นอกจากนี้ยังช่วยในการซ่อมแซมเซลล์ที่เสียหาย (เซลล์ที่ได้รับความเสียหายจาก DNA จากสารพิษอย่างต่อเนื่อง) โดยการกระตุ้นเอนไซม์ที่ซ่อมแซมความเสียหายนี้
ผู้ที่มียีนที่กลายพันธุ์สองสำเนาจะมีอาการถอยอัตโนมัติแบบผิดปกติที่เรียกว่า ataxia-telangiectasia ด้วย ataxia-telangiectasia โปรตีนที่มีข้อบกพร่องไม่เพียง แต่เพิ่มความเสี่ยงต่อการเป็นมะเร็ง แต่ส่งผลให้เซลล์บางส่วนในสมองตายเร็วเกินไปส่งผลให้เกิดความผิดปกติของระบบประสาทที่ก้าวหน้า
คนที่มียีนที่กลายพันธุ์เพียงสำเนาเดียว (ประมาณ 1 เปอร์เซ็นต์ของประชากร) มีความเสี่ยงตลอดชีวิต 20 ถึง 60 เปอร์เซ็นต์ในการเป็นมะเร็งเต้านม
ผู้ที่มีการกลายพันธุ์นี้มักจะมีแนวโน้มที่จะเป็นมะเร็งเต้านมตั้งแต่อายุยังน้อยรวมถึงการเกิดมะเร็งเต้านมแบบทวิภาคี
แนะนำให้ตรวจคัดกรองมะเร็งเต้านมด้วย MRI เต้านมตั้งแต่อายุ 40 ปีและผู้หญิงอาจต้องการพิจารณาการตรวจเต้านมในเชิงป้องกันผู้ที่มียีนเอทีเอ็มที่กลายพันธุ์หนึ่งตัวมักมีแนวโน้มที่จะเป็นมะเร็งต่อมไทรอยด์และตับอ่อนและมีความไวต่อรังสีมากกว่า
PALB2
การกลายพันธุ์ในยีน PALB2 ยังเป็นสาเหตุสำคัญของมะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรม รหัสยีน PALB2 สำหรับโปรตีนที่ทำงานร่วมกับโปรตีน BRCA2 เพื่อซ่อมแซม DNA ที่เสียหายในเซลล์ โดยรวมแล้วความเสี่ยงตลอดชีวิตของมะเร็งเต้านมที่มีการกลายพันธุ์ของ PALB2 นั้นสูงถึง 58 เปอร์เซ็นต์แม้ว่าจะแตกต่างกันไปตามอายุ ความเสี่ยงคือ 8 เท่าถึง 9 เท่าโดยเฉลี่ยสำหรับผู้หญิงที่อายุน้อยกว่า 40 ปี แต่โดยเฉลี่ยประมาณ 5 เท่าสำหรับผู้หญิงที่มีอายุมากกว่า 60 ปี
ในบรรดาผู้ที่มียีนหนึ่งสำเนา 14 เปอร์เซ็นต์จะเป็นมะเร็งเต้านมเมื่ออายุ 50 ปีและ 35 เปอร์เซ็นต์เมื่ออายุ 70 ปี (น้อยกว่าการกลายพันธุ์ของ BRCA)
ผู้ที่มีการกลายพันธุ์ของ PALB2 และเป็นมะเร็งเต้านมอาจมีความเสี่ยงสูงที่จะเสียชีวิตจากโรคนี้
ผู้ที่ได้รับยีน PALB2 ที่กลายพันธุ์ 2 สำเนาจะมีภาวะโลหิตจาง Fanconi ชนิดหนึ่งซึ่งมีจำนวนเม็ดเลือดแดงเม็ดเลือดขาวและเกล็ดเลือดต่ำมาก
CHEK2
รหัสยีน CHEK2 สำหรับโปรตีนที่ทำงานเมื่อเกิดความเสียหายกับ DNA นอกจากนี้ยังกระตุ้นยีนอื่น ๆ ที่เกี่ยวข้องกับการซ่อมแซมเซลล์
ความเสี่ยงตลอดชีวิตสำหรับผู้ให้บริการของการกลายพันธุ์ที่ตัดทอน CHEK2 คือ 20 เปอร์เซ็นต์สำหรับผู้หญิงที่ไม่มีญาติที่ได้รับผลกระทบ 28 เปอร์เซ็นต์สำหรับผู้หญิงที่มีญาติระดับที่สองที่ได้รับผลกระทบ 34 เปอร์เซ็นต์สำหรับผู้หญิงที่ได้รับผลกระทบจากญาติคนแรกหนึ่งคนและ 44 เปอร์เซ็นต์สำหรับ ผู้หญิงที่มีญาติระดับที่หนึ่งและสองได้รับผลกระทบ
สำหรับทั้งชายและหญิงยีนนี้ยังเพิ่มความเสี่ยงต่อการเป็นมะเร็งลำไส้และมะเร็งต่อมน้ำเหลืองที่ไม่ใช่ Hodgkin
CDH1
การกลายพันธุ์ใน CDH1 ทำให้เกิดภาวะที่เรียกว่าโรคมะเร็งกระเพาะอาหารที่ถ่ายทอดทางพันธุกรรม
คนที่สืบทอดยีนนี้มีความเสี่ยงตลอดชีวิตถึง 80 เปอร์เซ็นต์ในการเป็นมะเร็งกระเพาะอาหารและสูงถึง 52 เปอร์เซ็นต์สำหรับการเกิดมะเร็งเต้านม lobular
รหัสยีนของโปรตีน (epithelial cadherin) ที่ช่วยให้เซลล์เกาะติดกัน (หนึ่งในความแตกต่างระหว่างเซลล์มะเร็งและเซลล์ปกติคือเซลล์มะเร็งขาดสารเคมีในการยึดเกาะเหล่านี้ซึ่งทำให้มันเกาะติดกัน) มะเร็งในผู้ที่สืบทอดการกลายพันธุ์นี้มีแนวโน้มที่จะแพร่กระจาย
PTEN
การกลายพันธุ์ในยีน PTEN เป็นหนึ่งในการกลายพันธุ์ของยีนยับยั้งเนื้องอกที่พบบ่อย รหัสยีนของโปรตีนที่ควบคุมการเจริญเติบโตของเซลล์และยังช่วยให้เซลล์เกาะติดกัน
การกลายพันธุ์ในยีนดูเหมือนจะเพิ่มความเสี่ยงที่เซลล์มะเร็งจะหลุดออกจากเนื้องอกและแพร่กระจาย PTEN เกี่ยวข้องกับกลุ่มอาการที่เรียกว่า PTEN hamartoma tumor syndrome และ Cowden syndrome
ผู้หญิงที่มีการกลายพันธุ์ของ PTEN มีความเสี่ยงตลอดชีวิตในการเป็นมะเร็งเต้านมถึง 85 เปอร์เซ็นต์และยังมีความเสี่ยงเพิ่มขึ้นของการเปลี่ยนแปลงของเต้านมที่ไม่เป็นอันตรายเช่นโรค fibrocystic, adenosis และ papillomatosis ในช่องคลอด
การกลายพันธุ์ยังเชื่อมโยงกับความเสี่ยงที่เพิ่มขึ้นของมะเร็งมดลูก (และเนื้องอกในมดลูกที่ไม่เป็นพิษเป็นภัย) มะเร็งต่อมไทรอยด์มะเร็งลำไส้มะเร็งผิวหนังและมะเร็งต่อมลูกหมาก
อาการที่ไม่เกี่ยวข้องกับมะเร็ง ได้แก่ ขนาดศีรษะโต (macrocephaly) และมีแนวโน้มที่จะก่อตัวเป็นเนื้องอกที่ไม่ร้ายแรงที่เรียกว่า hamartomas
STK11
การกลายพันธุ์ใน STK11 เกี่ยวข้องกับภาวะทางพันธุกรรมที่เรียกว่า Peutz-Jegher syndrome STK11 เป็นยีนยับยั้งเนื้องอกที่เกี่ยวข้องกับการเติบโตของเซลล์
นอกเหนือจากความเสี่ยงที่เพิ่มขึ้นของมะเร็งเต้านม (โดยมีความเสี่ยงตลอดชีวิตสูงถึง 50 เปอร์เซ็นต์) กลุ่มอาการนี้ยังเพิ่มความเสี่ยงต่อการเป็นมะเร็งหลายชนิดซึ่งบางโรค ได้แก่ มะเร็งลำไส้ใหญ่มะเร็งตับอ่อนมะเร็งกระเพาะอาหารมะเร็งรังไข่มะเร็งปอด มะเร็งมดลูกและอื่น ๆ
เงื่อนไขที่ไม่เกี่ยวข้องกับมะเร็งที่เกี่ยวข้องกับการกลายพันธุ์ ได้แก่ ติ่งเนื้อที่ไม่ใช่มะเร็งในระบบทางเดินอาหารและระบบทางเดินปัสสาวะการตกกระบนใบหน้าและภายในช่องปากและอื่น ๆ มักแนะนำให้ตรวจคัดกรองมะเร็งเต้านมสำหรับผู้หญิงที่มีอายุ 20 ปีขึ้นไปและมักใช้ MRI โดยมีหรือไม่มีแมมโมแกรม
TP53
รหัสยีน TP53 สำหรับโปรตีนที่หยุดการเติบโตของเซลล์ที่ผิดปกติ
การกลายพันธุ์เหล่านี้พบได้บ่อยในมะเร็งด้วย ได้มา การกลายพันธุ์ของยีน p53 พบได้ในมะเร็งประมาณ 50 เปอร์เซ็นต์
การกลายพันธุ์ทางกรรมพันธุ์นั้นพบได้น้อยกว่าและเกี่ยวข้องกับเงื่อนไขที่เรียกว่า Li-Fraumeni syndrome หรือ Li-Fraumeni-like syndrome (ซึ่งมีความเสี่ยงต่อมะเร็งน้อยกว่า) คนส่วนใหญ่ที่สืบทอดการกลายพันธุ์จะพัฒนาเป็นมะเร็งเมื่ออายุ 60 ปีและนอกจากมะเร็งเต้านมแล้วยังมีแนวโน้มที่จะเป็นมะเร็งกระดูกมะเร็งต่อมหมวกไตมะเร็งตับอ่อนมะเร็งลำไส้มะเร็งตับเนื้องอกในสมองมะเร็งเม็ดเลือดขาวและอื่น ๆ ไม่ใช่เรื่องแปลกที่ผู้ที่มีการกลายพันธุ์จะเป็นมะเร็งหลักมากกว่าหนึ่งชนิด
การกลายพันธุ์ที่ถ่ายทอดทางพันธุกรรมในยีน p53 นั้นคิดว่าประมาณ 1 เปอร์เซ็นต์ของกรณีมะเร็งเต้านมที่ถ่ายทอดทางพันธุกรรม มะเร็งเต้านมที่เกี่ยวข้องกับการกลายพันธุ์มักมีค่า HER2 เป็นบวกและมีระดับเนื้องอกสูง
ลินช์ซินโดรม
ลินช์ซินโดรมหรือมะเร็งลำไส้ใหญ่และทวารหนักที่ไม่ใช่ทางพันธุกรรมมีความเกี่ยวข้องกับการกลายพันธุ์ของยีนต่างๆเช่น PMS2, MLH1, MSH2, MSH6 และ EPCAM
โดยเฉพาะ PMS2 มีความเกี่ยวข้องกับความเสี่ยงต่อการเป็นมะเร็งเต้านมถึงสองเท่า ยีนดังกล่าวทำหน้าที่เป็นยีนยับยั้งเนื้องอกซึ่งเป็นรหัสของโปรตีนที่ซ่อมแซมดีเอ็นเอที่เสียหาย
นอกจากมะเร็งเต้านมแล้วการกลายพันธุ์เหล่านี้ยังมีความเสี่ยงสูงสำหรับมะเร็งลำไส้ใหญ่รังไข่มดลูกกระเพาะอาหารตับถุงน้ำดีลำไส้เล็กไตและสมอง
การกลายพันธุ์อื่น ๆ
มีการกลายพันธุ์ของยีนอื่น ๆ อีกหลายอย่างที่เกี่ยวข้องกับความเสี่ยงที่เพิ่มขึ้นในการเป็นมะเร็งเต้านมและคาดว่าจะมีการค้นพบมากขึ้นในอนาคตอันใกล้นี้ บางส่วน ได้แก่ :
- BRIP1
- บาร์ 1
- MRE11A
- NBN
- RAD50
- RAD51C
- ก.ล.ต. 23B
- BLM
- มิวตี้
มะเร็งเต้านมและการทดสอบทางพันธุกรรม
ในขณะนี้มีการทดสอบการกลายพันธุ์ของยีน BRCA เช่นเดียวกับการกลายพันธุ์ ATM, CDH1, CHEK2, MRE11A, MSH6, NBN, PALB2, PMS2, PTEN, RAD50, RAD51C, SEC23B และ TP53 โดยคาดว่าพื้นที่นี้จะขยายตัว อย่างมากในอนาคตอันใกล้นี้
อย่างไรก็ตามการมีการทดสอบเหล่านี้ทำให้เกิดคำถามมากมาย ตัวอย่างเช่นใครอาจเป็นมะเร็งเต้านมจากกรรมพันธุ์และใครควรได้รับการตรวจ? คุณควรทำอย่างไรหากคุณทดสอบยีนเหล่านี้ในเชิงบวก
ตามหลักการแล้วการทดสอบใด ๆ ควรกระทำโดยได้รับคำแนะนำและความช่วยเหลือจากที่ปรึกษาทางพันธุกรรมเท่านั้น มีสองเหตุผลสำหรับเรื่องนี้
สิ่งหนึ่งคือการได้เรียนรู้ว่าคุณมีการกลายพันธุ์ที่อาจเพิ่มความเสี่ยงและคำแนะนำของคนที่ตระหนักถึงการจัดการและการคัดกรองที่แนะนำนั้นเป็นเรื่องที่ประเมินค่าไม่ได้
ดังที่ระบุไว้ก่อนหน้านี้การกลายพันธุ์บางอย่างมีความเสี่ยงสูงและอื่น ๆ มีความเสี่ยงต่ำกว่ามาก การกลายพันธุ์บางอย่างอาจเป็นเรื่องที่น่ากังวลในช่วงต้นของชีวิต (เช่นในช่วงอายุ 20 ปีของคุณ) ในขณะที่คนอื่นอาจไม่ต้องการการตรวจคัดกรองก่อน ที่ปรึกษาทางพันธุกรรมสามารถช่วยคุณเรียนรู้เกี่ยวกับสิ่งที่แนะนำในปัจจุบันเกี่ยวกับการตรวจคัดกรองการกลายพันธุ์ของคุณโดยคำนึงถึงปัจจัยเสี่ยงอื่น ๆ ที่คุณอาจมี
เหตุผลอื่น ๆ ที่การให้คำปรึกษาทางพันธุกรรมมีความสำคัญมากคือคุณอาจมีความเสี่ยงอย่างมากในการเป็นมะเร็งเต้านมแม้ว่าการทดสอบของคุณจะเป็นลบก็ตาม ยังมีอะไรให้เรียนรู้อีกมากและที่ปรึกษาทางพันธุกรรมสามารถช่วยคุณดูประวัติครอบครัวของคุณเพื่อดูว่าคุณมีความเสี่ยงสูงหรือไม่แม้จะมีการทดสอบเชิงลบหรือไม่และวางแผนการตรวจคัดกรองตามนั้น
การทดสอบทางพันธุกรรมสำหรับมะเร็งเต้านมสนับสนุนมะเร็งเต้านมจากกรรมพันธุ์
เช่นเดียวกับผู้ที่ได้รับการวินิจฉัยว่าเป็นมะเร็งเต้านมต้องการการสนับสนุนผู้ที่มียีนที่เพิ่มความเสี่ยงต้องการการสนับสนุน โชคดีที่มีองค์กรที่มุ่งเน้นเฉพาะในการสนับสนุนผู้คนในสถานการณ์เช่นนี้
องค์กรหนึ่ง FORCE ซึ่งเป็นคำย่อของ Facing Our Risk of Cancer Empowered เสนอสายด่วนกระดานข้อความและข้อมูลสำหรับผู้ที่กำลังเผชิญกับโรคมะเร็งจากกรรมพันธุ์
มีองค์กรและชุมชนสนับสนุนอื่น ๆ เพื่อช่วยให้ผู้คนรับมือกับการตัดสินใจที่เกี่ยวข้องกับการวินิจฉัยมะเร็งเต้านมจากกรรมพันธุ์
คำว่า "ผู้มีชัย" ได้รับการประกาศเกียรติคุณโดย FORCE เพื่ออธิบายถึงผู้ที่มีแนวโน้มที่จะรอดชีวิตจากมะเร็งเต้านม หากเป็นสถานการณ์ที่คุณกำลังเผชิญคุณไม่ได้อยู่คนเดียวและใช้แฮชแท็ก #previvor คุณจะพบคนอื่น ๆ อีกมากมายใน Twitter และโซเชียลมีเดียอื่น ๆ
คำจาก Verywell
อาจเป็นเรื่องยากที่จะเรียนรู้เกี่ยวกับการกลายพันธุ์ของยีนที่แตกต่างกันซึ่งเพิ่มความเสี่ยงต่อมะเร็งเต้านมนอกเหนือจากการกลายพันธุ์ของ BRCA แต่การกลายพันธุ์ "อื่น ๆ " เหล่านี้มีความสำคัญอย่างมากเมื่อทราบว่าการกลายพันธุ์ของ BRCA เป็นสาเหตุของการเกิดมะเร็งเต้านมในครอบครัว ในขณะเดียวกันวิทยาศาสตร์ที่ศึกษาเกี่ยวกับมะเร็งเต้านมจากกรรมพันธุ์ยังอยู่ในช่วงวัยเด็กและมีอะไรให้เรียนรู้อีกมาก หากคุณกังวลว่าคุณอาจมีการกลายพันธุ์หรือได้เรียนรู้ว่าคุณเป็นเช่นนั้นการเรียนรู้ให้มากที่สุดก็เป็นประโยชน์ องค์กรมะเร็งที่ถ่ายทอดทางพันธุกรรมเช่น FORCE ไม่เพียง แต่ให้ข้อมูลเพิ่มเติมแก่คุณเท่านั้น แต่ยังช่วยให้คุณเชื่อมต่อกับผู้อื่นที่กำลังเผชิญกับการเดินทางด้วยคำถามและข้อกังวลที่คล้ายคลึงกัน